|
| Poglej prejšnjo temo :: Poglej naslednjo temo |
| Avtor |
Sporočilo |
marjan
Administrator
Pridružen/-a: 01.02. 2007, 13:13
Prispevkov: 4481
Kraj: Slovenija
|
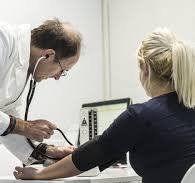
 Objavljeno: 16 Jan 2008 08:55 Naslov sporočila: Artroza in Artritis - revmatična obolenja Objavljeno: 16 Jan 2008 08:55 Naslov sporočila: Artroza in Artritis - revmatična obolenja |
 |
|
Ta stran je namenjena ljudem z različnimi revmatičnimi težavami in boleznimi
Artroza
Artroza je najpogostejše degenerativno revmatsko obolenje, katerega posledica je postopen razkroj hrustanca (prožno tkivo, ki lajša gibanje kosti v sklepih), kar vodi v obrabo sklepa. Do obrabe sklepov lahko pride zaradi njihove preobremenitve (nepravilna telesna drža, intenzivno ukvarjanje s športom, čezmerna telesna teža), navadno pa je posledica starosti. Tovrstno obolenje večinoma prizadene hrbtenico, kolke in kolena. Pri artrozi gre predvsem za mehanske težave, ki so ireverzibilne, so takšne metode dejansko paliativne- manjšajo simptome.
Do artroze pri mlajših ljudeh prihaja predvsem zaradi fizičnih preobremenitev in načina življenja, ki vodi do slabše prekrvavitve kosti in hrustanca.
Lajšanje obolenja
Na voljo so zdravila za lajšanje revmatskih obolenj , poleg tega se izogibajmo nepotrebnim obremenitvam in gibom obolelih sklepov ter zmanjšajmo telesno težo.
Kako hitreje do specialista
Pri zdravljenju je zelo pomembna edukacija ter kompleksna rehabilitacija bolnika. Strokovno pomoč vam nudijo v specialistični revmatološki ambulanti v Krkinih termah Dolenjske Toplice. Pristop do bolnika je individualen, vsakega bolnika sprejme specialist, ki po temeljitem pogovoru o bolezni predpiše ustrezno terapijo. Postopke zdravljenja izvajajo fizioterapevti z večletnimi izkušnjami, ki bolnika poučijo tudi o tem, kako si lahko pomagajo sami z masažo z ledom, hlajenjem in pravilnim razgibavanjem.
Zdravilo za lajšanje revmatskih obolenj
Naklofen – gel
Gel Naklofen je nepogrešljiv pri lajšanju blažjih revmatskih obolenj ter športnih in nezgodnih poškodb mehkih tkiv (nategi, zvini in udarnine, kadar koža ni poškodovana), saj na obolelem mestu olajša bolečino in zmanjša vnetje.
Sestava
1 g gela vsebuje 11,6 mg diklofenak dietilamina, kar ustreza 10 mg natrijeve soli diklofenaka.
Kako gel Naklofen deluje
Naklofen gel je zdravilo za zunanjo uporabo s protivnetnim in protibolečinskim delovanjem. Zdravilna učinkovina (diklofenak) prodre do obolelega mesta ter povzroči zmanjšanje vnetne otekline in izboljša gibljivost.
Kdaj gel Naklofen uporabljate
Gel Naklofen lahko uporabljate za lajšanje bolečin in vnetja pri:
blažjih oblikah revmatskih bolezni (vnetnem, degenerativnem, zunajsklepnem revmatizmu),
drugih bolečinskih znakih (športnih in nezgodnih poškodbah mehkih tkiv, kot so nategi, zvini in udarnine, kadar ni poškodovana tudi koža).
Kako gel Naklofen uporabljate
Na oboleli predel iztisnete 5 cm do 10 cm gela trikrat do štirikrat na dan in ga narahlo vtrite v kožo.
Zdravljenje običajno traja 2 tedna do 4 tedne. Če znaki vašega obolenja v tem času ne prenehajo, se posvetujte z zdravnikom ali farmacevtom.
Naklofen gel lahko uporabljate sočasno s peroralnimi oblikami zdravil s protivnetnim in protibolečinskim delovanjem, vendar bodite previdni.
Če menite, da je učinek zdravila premočan ali prešibak, se posvetujte z zdravnikom ali farmacevtom.
--------------------------------------------------------------------------------
Pred uporabo natančno preberite navodilo! O tveganju in neželenih učinkih se posvetujte z zdravnikom ali farmacevtom.
ALI
Revmatološka ambulanta
Več o revmatskih obolenjih na eZdravje.com
Ordinirajo:
doc. dr. Sonja Praprotnik, dr. med., spec. internistka
Informacije ter naročanje na pregled:
- od ponedeljka do petka med 14.30 in 17 uro
- na tel.številki 07/ 39 19 400
.............................................................
Artritis
Spoštovani bralci,
ta stran je namenjena ljudem z različnimi revmatičnimi težavami in boleznimi. Veliko je zmot o tem, kaj je revmatizem. Zato bi vas radi na razumljiv način seznanili s tem, kaj sploh je revmatizem, katere revmatične bolezni poznamo, kako jih ugotavljamo in zdravimo. Nadvse pomembno je tudi, da boste dobili napotke, kaj morate storiti sami, da boste nekatere revmatične težave preprečili in zmanjšali ali z ugotovljeno revmatično boleznijo čim bolje živeli. Verjetno ni dosti napačna domneva, da je med vami veliko takih, ki ste v življenju že imeli revmatične težave. Težko je namreč najti človeka srednjih let, še težje starejšega, ki ni vsaj enkrat, če ne večkrat v življenju, občutil revmatične bolečine ali celo zbolel za eno od številnih revmatičnih bolezni. Te težave in bolezni dostikrat ne izbirajo in se lahko pojavljajo tudi pri mlajših osebah ali celo otrocih.
Pri nas nimamo novejšega priročnika za ljudi z revmatičnimi težavami in boleznimi. Daljnega leta 1984 je prof. Franović napisal knjižico za bolnike z naslovom »Pogovori z revmatologom« in nato leta 1988 še knjižico »Živeti z revmatizmom«. Pozneje je isti avtor izdal še publikacijo, v kateri je obravnaval in opisal eno od revmatičnih bolezni – ankilozirajoči spondilitis. Leta 1979 je žal že pokojni, zelo zaslužni in predani revmatolog prof. Krampač napisal knjižico za revmatike z naslovom Revmatizem. Slovenski revmatologi sicer že vrsto let občasno pišemo laične in tudi bolj strokovne prispevke v razne časopise, se oglašamo po radiu, pojavljamo na televiziji, vendar so to trenutni dogodki, ki hitro potonejo v pozabo.
Spletni priročnik je razdeljen na dva dela. V prvem, splošnem delu so najprej opisane revmatične težave, ki še ne pomenijo določene revmatične bolezni, temveč se pojavljajo zaradi drugih vzrokov. Navedeni so tudi napotki, kako se tem težavam izogniti, jih čim bolj zmanjšati ali celo odpraviti. Poleg tega v prvem delu opisujemo, kateri so najpogostejši znaki, ki se pojavljajo pri posameznih revmatičnih boleznih, in katera tkiva in organi so lahko spremenjeni, kakšna je njihova prizadetost, kako jo dokazujemo in zdravimo. V posebnem poglavju je opisano, kako naj revmatik premaguje čustvene težave. Odgovarjamo tudi na pogosto zastavljena vprašanja o pomenu prehrane in vremena pri revmatizmu. Vključili smo še napotke za nosečnice, ki imajo revmatizem. Seznanili vas bomo tudi, kdaj je potreben bolniški dopust in kakšne oblike nezmožnosti za delo in invalidnosti poznamo.
V drugem delu spletnega priročnika so podrobneje opisane posamezne, najpogostejše revmatične bolezni, za katere smo menili, da je prav, da se z njimi bolj natančno seznanite.
Ta spletni priročnik, ki smo jo skupaj pripravljali revmatologi in drugi strokovnjaki, naj bo orožje, ki vam bo služilo v boju proti vašemu revmatizmu, naj vam pomaga k njegovemu boljšemu poznavanju, da boste kljub revmatičnim težavam in boleznim živeli čim bolj normalno, prijetno in srečno. Menimo, da se dobro poučen revmatik lažje sooča z boleznijo, bolje razume, kakšna je njegova vloga pri zdravljenju, ima manj čustvenih težav in kakovostneje živi. Pri nastajanju spletnega priročnika so nam pomagali tudi nekateri revmatiki, ki so s svojimi pogledi, nasveti in pripombami prispevali, da je priročnik pisan na »vašo kožo«. Za to pomoč se vsem lepo zahvaljujem.
Priročnik je gotovo nujno potreben, še posebej v obdobju »desetletja gibal«, ki ga je na pobudo švedskih revmatologov razglasila Svetovna zdravstvena organizacija in se je začelo leta 2000. Tudi pri nas smo se pridružili tej akciji in si na področju revmatologije naložili nekatere naloge, med drugim tudi pisanje tega priročnika za revmatike. S tem bo dolgoletni, neizpolnjeni dolg slovenskih revmatologov zdaj vendarle izpolnjen. Priročniku torej želimo čim več bralcev, naj bo njena vsebina res koristna in v pomoč pri prepoznavanju ter premagovanju revmatičnih težav in bolezni.
Mojca Kos-Golja
Kaj je revmatizem?
Izraz revmatizem izhaja iz latinske besede »rheumatismus«, ki pomeni otekati, oteklina, vnetje. Revmatizem si ljudje pogosto razlagajo po svoje. Dostikrat so te predstave napačne, zato smo zdravniki revmatologi dolžni na razumljiv način širiti znanje o revmatičnih boleznih in vsem, kar je povezano z njimi, ter spreminjati zakoreninjeno miselnost in nepravilne predstave o teh boleznih. Zlasti želimo spremeniti malodušne izjave, ki jih pogosto slišimo: češ saj pri revmatičnih težavah in boleznih ni učinkovitih ukrepov in zdravil, ampak je možno samo lajšanje težav, kar pa je prav gotovo zmotno prepričanje.
Kako ljudje pojmujejo revmatične težave in revmatične bolezni?
Z revmatizmom ljudje povezujejo predvsem težave z gibali. Veliko jih namreč misli, da je revmatizem vsako zbadanje in trganje po sklepih, mišicah in drugih delih telesa, ki nastane npr. zaradi bivanja ali dela v mrazu, vlagi, vremensko neugodnih pogojih. Tisti, ki so se veliko vozili z motornimi kolesi, ob težavah z gibali dostikrat rečejo: »Saj ni čudno, da imam revmo, ker sem se vse življenje vozil z motorjem!«
POMNITE!
Neugodne temperaturne in vremenske razmere ne vplivajo na izbruh revmatičnih bolezni in niso njihovi povzročitelji. Med nami je zanesljivo veliko takih, ki smo bili že izpostavljeni mrazu ali premočeni do kosti, pa česa drugega kot prehlada nismo staknili. Lahko pa neugodne vremenske in klimatske razmere tako kot marsikateri drugi dejavniki poslabšajo že prisotno revmatično bolezen.
Revma ljudem pomeni koš, v katerega mečejo vse, kar povzroča bolečine v gibalnih organih in moti njihovo delovanje. Pri tem se velikokrat ne zavedajo, da so revmatične bolezni bistveno širše področje.
POMNITE!
Večina revmatičnih bolezni je danes že natančno opredeljena in razvrščena. To so različne bolezni, ki pa ne prizadenejo samo gibal, temveč pogosto tudi druge organe, lahko bi rekli vse telo.
Naš gibalni sistem sestavljajo kosti, mišice, sklepi, različni hrustanci, kite, njihove ovojnice, številna in najrazličnejša vezivna ter podporna tkiva. Pomemben del gibal je hrbtenica, ki omogoča pokončno držo in številne telesne gibe. Vse te strukture in tkiva se spreminjajo že s starostjo, nanje pa vplivajo še razni dodatni notranji (telesni) in zunanji dejavniki, ki nato povzročajo revmatične težave in tudi revmatične bolezni.
Kadar se pojavi revmatična bolezen in jo zdravnik opredeli, se zelo pogosto dogaja, da številni posamezniki ne poznate imena (diagnoze) svoje revmatične bolezni. Večinoma rečete, da imate »revmo« ali »revmatizem«. Od posameznih bolezni najbolj poznate protin. Dostikrat navajate tudi, da imate obrabo sklepov in hrbtenice, kar strokovno imenujemo osteoartroza in spondiloartroza. Seveda pa so imena revmatičnih bolezni večinoma preveč tuja in si jih je, resnici na ljubo, dostikrat težko zapomniti.
PRIPOROČILO
Vprašajte svojega zdravnika, katero revmatično bolezen imate, kaj lahko pričakujete in kako se boste zdravili. Priporočljivo je namreč, da vsak posameznik pozna diagnozo svoje revmatične bolezni, jo zna poimenovati in je čim bolje seznanjen z njenimi simptomi in znaki ter potekom in zdravljenjem. Na ta način lahko bolje sodelujete in ste bolj dejavni predvsem pri zdravljenju in preprečevanju napredovanja bolezni.
Kaj so revmatične težave?
Vsaka bolečina v sklepih, mišicah ali hrbtenici še ne pomeni, da ste zboleli za neko določeno revmatično boleznijo, temveč gre pogosto le za »revmatične težave«, ki so podobne tistim pri posameznih revmatičnih boleznih. Vzroki za revmatične težave so dostikrat drugi. Najpogostejši so nanizani spodaj. Če se omenjeni vzroki dolgo ponavljajo, lahko vodijo v revmatično bolezen!
Revmatične težave pogosto povzroča nezdrav način življenja:
sedeče delo, nepravilni telesni položaji, prevelike obremenitve na delu
telesna nedejavnost, preživljanje prostega časa pred televizorjem
vožnje z avtomobilom, ki bi se jim lahko izognili
nepravilna prehrana, ki povzroča predvsem debelost in druge presnovne motnje
manjše, ponavljajoče se poškodbe sklepov in hrbtenice
pretirana športna dejavnost
psihične obremenitve in stresi
OPOZORILO!
Zavedati se morate, da si revmatične težave dostikrat povzročate sami in da je zmanjšanje ali celo odprava le-teh v veliki meri odvisna od vas samih. Razmislite o svojem življenjskem stilu, opazujte svoje telo in gibalne organe ter se vprašajte, kaj delate narobe, da se pojavljajo bolečine, in kaj morate storiti, da bi jih odpravili. Večinoma zadostuje sprememba načina življenja: večja telesna dejavnost, opustitev slabih prehranskih navad, zmanjšanje telesne teže, razbremenitev pri delu, športu, uporaba pravilnih gibov, pravilna telesna drža in podobno.
Nikoli ni prepozno začeti z ukrepi, ki izboljšajo kakovost življenja in zmanjšajo revmatične in druge gibalne težave.
Včasih se zgodi, da pravega vzroka za »revmatične težave« sploh ne odkrijemo. Tedaj je treba iskati vzrok drugje. Dostikrat ljudje, predvsem tisti s čustvenimi in drugimi problemi, občutijo bolečine v raznih delih telesa, saj se na različne načine odzivajo na zunanje dejavnike, škodljive vplive, strese in podobno. Včasih je v ozadju tudi iskanje različnih ugodnosti v poklicu in doma, nadalje rentne težnje in želje po invalidski upokojitvi. Preden proglasimo, da posameznik nima neke revmatične bolezni in tudi ne drugih sprememb na telesnih delih, kjer se težave odražajo, ga moramo poslušati in skrbno pregledati. Redkokdaj so v teh primerih potrebne še dodatne preiskave. Se pa prav pri teh ljudeh zelo pogosto dogaja, da tavajo od specialista do specialista in opravijo nešteto, dostikrat nepotrebnih preiskav, s katerimi ponavadi ne odkrijejo nekih večjih bolezenskih sprememb. Včasih pomaga odkrit pogovor in razkritje problemov, dostikrat pa taki posamezniki vztrajajo in tudi dosežejo svoje.
POMNITE!
Nasveti za zdravo življenje niso vedno dobro sprejeti in upoštevani. Zdijo se preveč enostavni in se zato dostikrat pritožujete, da niste dobili ustreznih zdravil, da vas zdravniki ne jemljejo resno, ne zavedate pa se svojih napak.
Ob tem pogosto ne morete skriti razočaranja in zdravniki dostikrat slišimo: »Kako je možno, da nič ne najdete, ko pa imam bolečine in druge težave!« Druga pogosta, a tudi nenavadna izjava je: »Prav nesrečen sem, ker se nič ne vidi in ni nobenih sprememb, mene pa boli!« Kot da bi si želeli priklicati določeno revmatično bolezen, ki bi se kazala npr. z nepopravljimi spremembami na sklepih!
POMNITE!
Uspešnost boja proti »revmatičnim težavam«, ki nastanejo zaradi nezdravega načina življenja, je tesno povezana z vašim lastnim spoznanjem in prizadevnostjo (samopomočjo). V tem boju vam ne more pomagati in vas zamenjati nobeno »čudežno zdravilo« in noben »slavni zdravnik«.
Navedeno pa seveda ne izključuje in zmanjšuje zdravnikove vloge ter pomoči, kadar je ta potrebna. Zdravniška pomoč je zanesljivo potrebna pri številnih revmatičnih boleznih, ki se pojavijo ne glede na življenjski stil, čeprav tudi nanje slabo vpliva nezdrav način življenja.
POMNITE!
Nezdrav način življenja zelo obremenjuje telo, kar se najprej in najizraziteje pokaže prav na gibalih. Z nezdravim načinom življenja pospešimo prezgodnjo oslabitev in staranje gibal!
Ugotovili so, da telesna dejavnost (hoja,  ), ki jo izvajamo vsaj 3 ure na teden, že po šestih tednih izrazito zmanjša sklepne težave, izboljša se celo sklepno vnetje. Če pričnemo uživati še zdravo prehrano in skrbimo za ustrezno telesno težo, se izboljša splošno zdravstveno stanje in podaljša življenjska doba. ), ki jo izvajamo vsaj 3 ure na teden, že po šestih tednih izrazito zmanjša sklepne težave, izboljša se celo sklepno vnetje. Če pričnemo uživati še zdravo prehrano in skrbimo za ustrezno telesno težo, se izboljša splošno zdravstveno stanje in podaljša življenjska doba.
POMNITE!
Telesna vadba in skrb za telesno vzdržljivost nista pomembni samo za telo, temveč imata ugodne čustvene vplive, zmanjšujeta raven duševnega stresa in njegov škodljiv vpliv na celo telo. Bodite prijazni do svojih sklepov in drugih delov gibal ter nasploh do svojega telesa!
Odgovori na pogosta vprašanja
Posamezniki z revmatično boleznijo pogosto sprašujete:
Kaj je povzročilo revmatično bolezen?
Zakaj sem jo dobil prav jaz?
Kaj sem delal narobe?
Ali bi revmatično bolezen lahko preprečil?
Ali je bolezen ozdravljiva?
Kaj moram storiti, da preprečim njeno napredovanje?
Ali so na voljo uspešna zdravila in drugi ukrepi?
Odgovori so:
Za večino revmatičnih bolezni ne vemo, kaj jih povzroča, dobro pa vemo, kaj se v telesu med boleznijo dogaja. Sumijo, da nekatere revmatične bolezni sprožijo virusi in bakterije. Na pojav in potek posameznih bolezni vplivajo še spolni hormoni, ultravijolični žarki, stresi, jemanje zdravil in drugi dejavniki.
Pri številnih revmatičnih boleznih ugotavljajo dedno nagnjenost k posamezni bolezni (gensko predispozicijo). Vendar se revmatične bolezni ne dedujejo neposredno.
Za nastanek revmatičnih bolezni ni možno kriviti posameznika.
Revmatičnih bolezni ni mogoče preprečiti, ker gre dostikrat za nepravilno delovanje imunskega sistema, na kar zaenkrat ne moremo vplivati.
Žal večina revmatičnih bolezni ni ozdravljivih, jih je pa danes že mogoče uspešno zdraviti in preprečevati njihove posledice.
Hujše napredovanje revmatične bolezni zavremo predvsem z zgodnjim odkrivanjem in ustreznim zdravljenjem. Vloga vsakega posameznika je pri tem zelo pomembna: svojih težav ne smete zanemariti, pravočasno morate poiskati zdravniško pomoč, zaupati svojemu zdravniku, jemati predpisana zdravila in izvajati priporočene ukrepe.
Še vedno je tudi veliko napačnih predstav o zdravljenju revmatičnih bolezni. Nekateri mislite, da ni pomoči, da nimamo ustreznih in učinkovitih ukrepov ter zdravil. Drugi spet pričakujete, da imamo na voljo neko »čudežno zdravilo«, ki bo odpravilo vse težave. Resnica je nekje vmes, še posebej, ker živimo v času hitrih sprememb in novih medicinskih dognanj, s pomočjo katerih uspešneje zdravimo bolezni, zaradi katerih je bilo še včeraj življenje marsikaterega revmatika pravi pekel.
PRIPOROČILO
Pri vseh revmatičnih boleznih je nujno potrebno, da posameznik zavzeto sodeluje v postopku ugotavljanja in pri zdravljenju bolezni. Če je le mogoče, počnite vse tisto, kar je priporočljivo za zdravo življenje, ne glede na bolezen. Za veliko revmatičnih bolezni so ugotovili, da počasneje napredujejo in da je zdravljenje uspešnejše, če sodelujete, če ste optimistični in ne dopustite, da v vašem življenju prevlada bolezen. Seveda pa se je treba z boleznijo sprijazniti, jo sprejeti in poskušati z njo čim bolj kakovostno živeti.
Kako vam lahko pomagajo zdravstveni delavci?
Pogosto mora pri zdravljenju revmatikov sodelovati skupina različnih zdravstvenih delavcev. V skupini so poleg revmatologa, ki usmerja zdravljenje bolezni, še izbrani družinski zdravnik in specialisti drugih specialnosti (ortoped, kirurg za plastične operacije, fiziater, psihiater). Ortopedi in kirurgi so potrebni tedaj, ko je zaradi nepopravljivih sprememb na sklepih, ki jih ne moremo več zdraviti samo z zdravili, potrebno operativno zdravljenje. Največkrat je potrebna zamenjava sklepa, dostikrat pa tudi popravljanje sklepnih deformacij. Kadar se zaradi bolezni pojavijo psihične težave (predvsem depresija, zaskrbljenost, strah), poiščemo pomoč psihiatra ali psihologa.
Poleg tega morajo pri zdravljenju sodelovati še fizioterapevti, delovni terapevti, medicinske sestre in socialni delavci. Fizioterapevt nauči revmatika ustreznih telesnih vaj, delovni terapevt ga predvsem poučuje, kako se ravnati v življenju, kakšni pripomočki in pomagala so na voljo in kako jih je treba uporabljati. Medicinske sestre dajejo revmatiku raznovrstno pomoč, mu svetujejo glede prehrane, obleke, ležišča, telesne nege in podobno. Socialni delavec pomaga reševati socialne in ekonomske probleme.
Če ne zaupate svojemu revmatologu ali bi se želeli posvetovati še z drugim specialistom, je vedno možna izbira po vaši želji. Temu pravijo v tujini drugo mnenje (angl. second opinion) in tovrstno možnost bolniki zelo pogosto izkoristijo. Pogosto se zgodi, da se mnenje drugega revmatologa ne razlikuje od prvega, lahko pa je tudi drugačno in se šele ob tem pregledu ugotovi, katero revmatično bolezen imate in se uvede ustrezno zdravljenje. Največkrat se revmatiki želite posvetovati z revmatologom, če npr. ortoped predlaga operativno zdravljenje. Tak predlog vas seveda vznemiri in pojavi se skrb, ali ste sploh sposobni za operacijo in ali jo boste dobro prestali. Tedaj dostikrat sprašujete svojega revmatologa: »Ali bi se vi operirali, če bi bili na mojem mestu?« Seveda je odgovor lahko drugačen, ponavadi pa je skladen z ortopedovim mnenjem.
Revmatične težave in znaki revmatičnih bolezni
V nadaljevanju bodo opisane revmatične težave in simptomi ter znaki pri posameznih revmatičnih bolezni, ker je potrebno, da ste z njimi dobro seznanjeni.
Zdravniki revmatologi pogosto uporabljamo tuja poimenovanja in izraze, ki označujejo težave in znake pri posameznih boleznih, pri tem pa dostikrat pozabljamo, da so ti izrazi ljudem tuji in neznani. Zaradi večnega pomanjkanja časa v ambulantah posamezniku ne uspemo pojasniti vseh teh izrazov, kar vzbuja nepotrebno zaskrbljenost, ker ne veste, kaj se za temi »skrivnostnimi« izrazi in poimenovanji skriva. V knjižici bomo pojasnili, kaj pomeni, kadar sklepi samo bolijo, kaj se dogaja, kadar sklepi tudi otečejo, kdaj se pojavljajo bolečine v mišicah, katera čutila so lahko prizadeta pri revmatičnih boleznih. Nadalje bomo opisali še spremembe na koži, živcih in notranjih organih, ki se prav tako lahko pojavljajo pri različnih revmatičnih boleznih.
Boleči sklepi (artralgije)
Zdrava gibala med mirovanjem in gibanjem ne smejo povzročati bolečin ali drugih nevšečnosti ter motenj gibljivosti, so takorekoč »nema«. Zato se npr. pri hoji ali drugih dejavnostih praviloma ne zavedamo gibov rok, nog, posameznih sklepov, hrbtenice, ampak to počnemo avtomatično. Pri kakršnihkoli spremembah na gibalih pa nas predvsem bolečina začne opozarjati, da je nekaj narobe.
POMNITE!
Dokler so prisotne samo prehodne sklepne bolečine, ki jih strokovno imenujemo artralgije, brez vidnih sklepnih sprememb in brez motenj gibljivosti ter drugih posledic, ni razloga za večji preplah.
Zanesljivo vas je veliko takih, ki ste sem in tja že občutili bolečine v raznih sklepih, pa se pri vas tudi po več letih ni razvila revmatična bolezen. Zelo pogosto se dogaja, da posamezniki ne ločite med sklepno bolečino in oteklino, saj dostikrat oba pojava enačite, češ če me sklep boli, je prav gotovo tudi otečen. Samo bolečine v sklepih in njihovih delih ne povzročajo ali zapuščajo posledic, so pa seveda neprijetne, vzbujajo skrb in nelagodje ter strah, kaj se s sklepi dogaja.
Kdaj se pojavljajo sklepne bolečine ali artralgije?
Lahko se pojavijo po težkem telesnem delu ali naporu, opravljanju dela v prisilni telesni drži, po prevelikih telesnih obremenitvah, manjših poškodbah in zaradi premajhnega telesnega gibanja. Dostikrat so prehodne sklepne bolečine prisotne tudi pri okužbah, predvsem virusnih, vendar po njihovi ozdravitvi bolečine praviloma minejo. Pri starejših se sklepne bolečine lahko pojavljajo zaradi staranja sklepov, hrbtenice in drugih delov gibal.
POMNITE!
Sklepni hrustanec se prehranjuje preko sklepne tekočine, ki tudi »maže« sklepe. Izločanje sklepne tekočine se zmanjša, če se premalo gibljemo. Pretirane obremenitve, poškodbe sklepov in hrbtenice prav tako povzročijo hitrejšo obrabo sklepnih delov. Debelost obremenjuje celo telo, še posebej sklepe in hrbtenico.
Bolečine v sklepih se seveda pojavljajo tudi pri številnih revmatičnih boleznih, pravzaprav so njihove obvezne spremljevalke. Artralgije pri revmatičnih boleznih so lahko prehodne, občasne in trajne.
POMNITE!
Zaradi prehodnih bolečin v sklepih ponavadi ni potreben pregled pri zdravniku, posameznik si pogosto lahko pomaga sam. Dostikrat sklepne bolečine, če jih ne povzroča neka revmatična bolezen, tudi samodejno minejo, zlasti če odpravimo vzroke zanje.
Sklepno vnetje (artritis)
Kadar se pojavi sklepno vnetje ali artritis, ponavadi ljudje hitro poiščejo zdravniško pomoč. Čimprej je seveda treba ugotoviti, zakaj sklep ali sklepi otekajo. To je včasih na začetku bolezni nemogoče in se šele po določenem času ugotovi, katero revmatično bolezen ima tak posameznik. Včasih so otekline prehodne, drugič trajajo dlje časa. Pri sklepnem vnetju je pregled pri revmatologu potreben tudi zato, da se začne sklepno vnetje čimprej zdraviti.
Znaki sklepnega vnetja ali artritisa so:
sklepna bolečina
sklepna oteklina, ki nastane zaradi zadebeljene sklepne ovojnice ali prevelike količine sklepne tekočine, kar imenujemo sklepni izliv
okorelost sklepa ali sklepov, ki traja najmanj eno uro
slabša gibljivost sklepa
včasih je koža nad sklepom pordela in toplejša
razobličenje (deformacija) posameznih sklepov, ki običajno nastane šele po daljšem trajanju revmatične bolezni
Pri sklepnem vnetju je največkrat vneta notranja sklepna ovojnica ali sinovija, zato to vnetje imenujemo tudi sinovitis. Na Sliki 1 sta nazorno prikazana normalen kolenski sklep in vnetno spremenjeni sklep.
Slika 1 – Normalen kolenski sklep in vnetno spremenjeno koleno
Vneta notranja sklepna ovojnica proizvaja večjo količino sklepne tekočine. Normalno je v sklepu, kot je koleno, okrog 5 ml sklepne tekočine. V vnetem kolenskem sklepu pa včasih najdemo tudi do 100 ml sklepne tekočine. Vnetje lahko zajame še zunanjo sklepno ovojnico, povzroči spremembe na kosteh, hrustancu in obsklepnih tkivih.
Bolezni, pri katerih se pojavljajo artritisi, so predvsem revmatoidni artritis, serološko negativni spondiloartritisi in s kristali povzročeni artritisi. Pri osteoartrozi se lahko pojavlja prehodno sklepno vnetje, ki pa je običajno blago izraženo. Pojavljanje artritisov je možno tudi pri sistemskih boleznih vezivnega tkiva.
Število vnetih sklepov
Pomembno za ugotavljanje posamezne revmatične bolezni je, koliko sklepov je vnetih. Lahko je vnet samo en sklep, tedaj govorimo o monoartritisu, pri vnetju največ treh sklepov gre za oligoartritis, kadar pa sklepno vnetje prizadene več kot štiri sklepe, imenujemo to vnetje sklepov poliartritis.
Prav tako je pomembna razporejenost sklepnega vnetja, ki je pri različnih revmatičnih boleznih različna. Če je sklepno vnetje obojestransko, npr. na sklepih obeh rok in nog, gre za simetrični artritis (ki je značilen predvsem za revmatoidni artritis), kadar pa se pojavi le na eni strani, je to asimetrični artritis (ki je značilen predvsem za artritis, ki spremlja kožno luskavico). Nekateri artritisi ne puščajo večjih posledic, drugi pa lahko hudo spremenijo sklep in prizadenejo tudi njegovo gibljivost.
Poleg tega je pomembno, kdaj je sklepno vnetje nastalo in kako dolgo traja. Možen je nenaden ali akutni artritis, ki traja kratek čas (nekaj dni do največ šest tednov), kar je npr. značilno za protin. Bolj postopno nastalo sklepno vnetje, ki nato traja dolgo časa (lahko več let ali vse življenje), imenujemo kronični artritis; značilen je npr. za revmatoidni artritis.
Tudi pri sklepnem vnetju je potrebno gibanje. Dolgotrajno mirovanje namreč lahko povzroči še večjo okorelost in bolečine, sklepi postanejo slabše gibljivi, skrčijo se mišice. Z gibanjem je sklep tudi bolje prehranjen in zato verjetno manj občutljiv za škodljive vplive vnetja.
POMNITE!
Tudi če imate revmatično bolezen, pri kateri se pojavlja sklepno vnetje ali artritis, lahko z njo normalno živite. Vedeti morate, kaj lahko pričakujete in kaj morate storiti sami, da bo življenje z boleznijo znosnejše. Upoštevajte in izvajajte priporočila zdravnikov in jemljite predpisana zdravila. Z zgodnjim ugotavljanjem in zdravljenjem lahko uspešno zaviramo sklepno vnetje in preprečimo morebitne nepopravljive spremembe na sklepnih in obsklepnih delih.
Bolečine v hrbtenici
Kako je zgrajena naša hrbtenica?
Hrbtenica je steber našega telesa, ki ga sestavlja 24 vretenc. Med vretenci imamo medvretenčne ploščice (diskuse), ki blažijo pritiske in obremenitve na hrbtenico ter omogočajo njeno gibljivost. Medvretenčne ploščice so zgrajene iz zunanjega hrustančnega in notranjega mehkejšega (zdrizastega) dela. Hrbtenici nudijo oporo obhrbtenične mišice in vezi (hrbtenični "steznik"). Trebušne mišice omogočajo upogibanje in obračanje hrbtenice. Pri pripogibanju sodelujejo tudi kolčne, stegenske in hrbtenične mišice. Iz hrbtenjače, ki je v hrbteničnem kanalu, izhajajo živci, ki oživčujejo posamezne dele telesa. Vsi omenjeni deli lahko postanejo bolezensko spremenjeni in so zato lahko izvor bolečin.
POMNITE!
Čeprav je naša hrbtenica dokaj ustrezno zgrajena, ni povsem prilagojena zahtevam pokončne drže in hoje, zato je občutljiva na obremenitve, natege in obrabo.POMNITE!
Močne hrbtne in trebušne mišice, ki jih krepimo z ustrezno telesno dejavnostjo, so hrbtenici v oporo in preprečujejo bolečine.
Kdaj se pojavljajo bolečine v hrbtenici?
Bolečine v hrbtenici nastanejo zaradi različnih vzrokov, ki niso nujno povezani z neko revmatično boleznijo ali spremembami na hrbtenici. Tovrstne bolečine so med ljudmi zelo pogoste. Najbolj občutljiva predela hrbtenice sta vratni in ledveni del, ki sta tudi najbolj gibljiva. Zato so bolečine v teh delih hrbtenice najpogostejše.
Dejavniki tveganja za pojav akutnih, prehodnih, včasih tudi kroničnih bolečin v hrbtenici so:
nepravilni gibi
slaba telesna drža
prevelika obremenjenost in nepravilni položaji na delovnem mestu
pretirana športna dejavnost
telesna nedejavnost, ki je kriva za oslabelost obhrbteničnih in trebušnih mišic
debelost
ponavljajoči se stresi
Večletna nepravilna telesna drža, ki dostikrat nastane zaradi nagnjenja k »lenobnosti«, preveč sedenja in iskanja manj bolečih stoječih in sedečih položajev, lahko vodi v nepravilnosti, kot so okrogla ramena in preveč ukrivljena hrbtenica. Taka drža onemogoča tudi pravilno dihanje, ker se zaradi ukrivljene hrbtenice prsni koš in pljuča ne morejo dovolj raztezati. Nepravilna drža obremenjuje hrbtenico in sklepe, kar povzroči še dodatne bolečine. Zato se je treba postopoma naučiti pravilne telesne drže. Pravilna drža podaljšuje vrat in ostale dele hrbtenice, kar dvigne glavo in ramena, pri tem se krepijo tudi mišice prsnega koša in odpravlja pritisk nanje. Ker posledice slabe drže ne nastanejo čez noč, sta tudi za njihovo odpravljanje potrebna določen čas in potrpežljiva vadba.
Kako se zavarujemo pred bolečinami v hrbtenici?
Pred bolečinami v hrbtenici se zavarujemo z zdravim načinom življenja, uživanjem zdrave prehrane in nadzorovanjem telesne teže. Poskrbeti moramo za čim boljšo telesno vzdržljivost ali kondicijo, telesno vadbo, ustrezno telesno držo in vsaj polurno hojo 3-krat na teden. Hoja je »poceni«, varna, ni zahtevna, lahko jo prilagodimo svojim zmožnostim, izvajamo kjerkoli in kadarkoli. Izboljša naše počutje, krepi srce in mišice ter ne povzroča prevelikih obremenitev sklepov in hrbtenice.
Kronične bolečine v hrbtenici se lahko pojavljajo tudi pri številnih revmatičnih boleznih, ki povzročajo osteoartrotične (spondiloartroza) in vnetne spremembe na hrbtenici (spondilitis). V slednjem primeru moramo zdraviti predvsem revmatično bolezen.
Spondiloartroza hrbtenice je najpogostejša na vratnem in ledvenem delu. Predvsem zaradi staranja se tem spremembam na hrbtenici ne moremo izogniti, lahko pa njihov nastanek z vajami in izogibanjem dejavnikom tveganja upočasnimo in ublažimo. Podrobneje o tej bolezni hrbtenice govorimo v poglavju o osteoartrozi.
Vnetne revmatične bolezni, ki tudi povzročajo kronične bolečine, predvsem v ledvenem delu hrbtenice, uvrščamo v skupino serološko negativnih spondiloartritisov. Med njimi je najpogostejši ankilozirajoči spondilitis. Bolezen je podrobneje opisana v zadnjem delu knjižice. Značilne zanjo so predvsem nočne bolečine v križu, ki se čez dan in po razgibavanju zmanjšajo. Sčasoma zaradi nabiranja kalcija v vnetih predelih hrbtenica okosteni in se značilno upogne. Vnetje hrbtenice se lahko pojavi tudi pri ljudeh, ki imajo luskavico, in pri nekaterih, ki so preboleli različne okužbe ali imajo vnetno črevesno bolezen. Na Sliki 2 so prikazane razlike med spremembami na hrbtenici pri spondiloartrozi in spondilitisu.
Slika 2 – Spremembe na hrbtenici pri spondiloartrozi in spondilitisu
Eden od vzrokov za bolečine v hrbtenici je tudi osteoporoza (bolezen krhkih kosti). Pojavlja se predvsem pri starejših osebah, še zlasti pri ženskah. Pri revmatikih, ki dolgo časa jemljejo določena zdravila (predvsem glukokortikoide), je osteoporoza pogosta. Znaki, kot so čezmerno upognjena hrbtenica, naprej potisnjen trebuh in izguba telesne višine, govorijo za napredovalo osteoporozo, v zgodnejših obdobjih pa je samo s pregledom osteoporoza težko razpoznavna. Ta bolezen sama po sebi ne boli, boleče so njene posledice. Povzroča namreč ukrivljenost hrbtenice, ki sproži napetost in krče v obhrbteničnih mišicah. Zaradi krhkih kosti se nevarnost za zlome zveča že pri normalnih obremenitvah. Nenadna huda bolečina v osteoporozni hrbtenici se pojavi predvsem po zlomu vretenca, ki lahko uklešči hrbtenjačo in iz nje izhajajoče živce, kar še zveča bolečine. Danes so za merjenje kostne gostote na voljo ustrezne aparature. Za zdravljenje osteoporoze imamo številna zdravila, še bolj učinkoviti pa so ukrepi za njeno preprečevanje.
POMNITE!
Zgodi se, da pri nekaterih osebah z bolečino v hrbtenici ne najdemo vzroka in prave razlage zanjo. Tako pri pregledu kot z rentgenskim slikanjem in drugimi preiskavami ne ugotovimo nobenih ali zelo malo bolezenskih sprememb. Takrat posumimo na druge vzroke za bolečine v hrbtenici, kot so stresi, psihične težave, največkrat je to depresija, nezadovoljstvo v službi ter tudi psihiatrične bolezni. Včasih bolečine v križu navajajo namišljeni bolniki ali osebe, ki imajo t. i. rentne težnje (želje po bolniškem dopustu, ugodnostih na delovnem mestu, invalidski upokojitvi in podobno), kar pa je dostikrat težko ugotoviti oziroma dokazati.
Bolečina v križu
Zanesljivo je veliko bralcev že imelo bolečino v križu, ki jo imenujemo tudi lumbago ali lumbalgija. Izkušnje kažejo, da ima približno 70 do 80 % ljudi vsaj enkrat v življenju bolečino v križu. Pri približno 90 % ljudi bolečina v križu samodejno mine po nekaj tednih, pri 5 % pa traja več kot tri mesece. Njeno pojavljanje narašča s starostjo.
Največkrat je bolečina v križu povezana s prej opisanimi dejavniki tveganja in običajno traja kratek čas. Tveganje za pojav je večje pri tistih poklicih, pri katerih je potrebno dvigovanje, sklanjanje, zvijanje telesa, poseganje navzgor ali navzdol.
Vzrok za bolečino v križu so lahko tudi manjše poškodbe (nategi) obhrbteničnih mišic, kit in medvretenčnih sklepov. Po daljšem mirovanju in sedenju se še zvečajo. Če se slabi vplivi na hrbtenico ponavljajo, se ta lahko bolezensko spremeni.
Bolezni hrbtenice, kot so naprej oz. proti sosednjemu vretencu premaknjeno ledveno vretence, kar imenujemo spondilolisteza, zdrs medvretenčne ploščice ali hernija diskusa in zožitev hrbteničnega kanala ali spinalna stenoza, prav tako povzročajo bolečine v križu. Če zdrsnjena medvretenčna ploščica pritiska na živec, ki izhaja iz hrbtenice, se bolečine iz križa širijo v nogo, kar imenujemo lumboishialgija. Med ljudmi je za to težavo priljubljen izraz išias.
Seveda povzročajo bolečino v križu tudi izrastki na hrbtenici (spondiloza) in vnetne revmatične bolezni (spondilitis). Za bolečino v križu pa se včasih skrivajo tudi razne druge bolezni, kot so bolezni živcev, trebušnih organov, rodil, sečil, novotvorbe, kostni zasevki in redko okužbe hrbtenice.
Kako preprečujemo bolečine v križu?
Navajamo nekaj nasvetov, kako v vsakdanjem življenju, pri opravljanju poklica in športnem udejstvovanju preprečujemo bolečine v križu.
Izogibajte se dvigovanju (pre)težkih predmetov! Če se temu ni mogoče izogniti, je treba pokrčiti kolena, se z nogami čim bolj približati bremenu in ga držati blizu telesa. Dvigovati je treba z nogami, ki naj prevzamejo večino obremenitev. Pri dvigovanju, potiskanju ali vlečenju težjih predmetov mora biti hrbtenica zravnana. Predmete porivamo ali vlečemo z obema rokama in pri tem uporabimo moč stegenskih mišic in ne hrbtenice. Otroka med prenašanjem stisnemo k telesu, nosimo ga na enem ali drugem boku ali na hrbtu.
Pri sedenju je vedno potrebna opora za spodnji, ledveni del hrbtenice. Stol naj bo primerno oblikovan in visok ter v pravem višinskem razmerju z mizo. Vedno naj bodo vrat in ramenske mišice sproščene in noge plosko na tleh. Če imate pretežno sedeče delo, se vsako uro malce sprehodite in razgibajte.
Če delate pretežno stoje, mora biti miza oziroma delovna površina dovolj visoko. Poskušajte stati, kar se da zravnano, ne bodite sklonjeni ali preveč mlahavi. Hrbtenica naj bo zravnana, izogibajte se stranskim gibom.
Spite na trdi podlagi, ki podpira hrbtenico. Zavedajte se, da človek preživi približno tretjino svojega življenja v postelji, zato je pravilno ležišče zelo pomembno.
Z nagibanjem nad umivalnik po nepotrebnem obremenjujemo hrbtenico. Ogledala naj bodo nameščena tako, da pri britju, česanju in ličenju ne bo treba preveč iztegovati ali upogibati hrbtenice.
Športne (rekreativne) dejavnosti prilagodite svojim sposobnostim, telesni pripravljenosti, letom in nagnjenjem ter preprečujte morebitne poškodbe.
Kako ugotavljamo vzroke za bolečine v hrbtenici?
Pri ugotavljanju vzrokov za bolečine v križu je treba izvesti skrben pregled in natančno oceniti bolečine: kaj jih sproži, poslabša, kdaj se pojavljajo, koliko časa trajajo. Včasih lahko zdravnik že s samim razgovorom in pregledom ugotovi vzroke in dodatne, pogosto tudi drage ter za posameznika obremenjujoče preiskave niso potrebne. Zlasti pri osebah s kratkotrajno bolečino v križu razne preiskave in pregledi krvi niso potrebni. Včasih pa je potrebno rentgensko slikanje hrbtenice ali celo dodatne, bolj zapletene slikovne in druge preiskave ter pomoč raznih specialistov.
Kdaj zaradi bolečin v hrbtenici ni nujen takojšen pregled pri zdravniku?
Ob vsaki kratkotrajni bolečini v hrbtenici ni treba takoj poiskati pomoči pri zdravniku. Prav tako ni nujen takojšnji pregled pri specialistu. Dostikrat si lahko ustrezno pomagate sami. Upoštevajte predvsem navodila za preprečevanje teh težav!
Kdaj je zaradi bolečin v hrbtenici treba na pregled k zdravniku?
Če trajajo bolečine v hrbtenici več tednov ali celo mesecev, če so prisotne ponoči, če gre za dolgotrajno jutranjo okorelost, če so bolečine hude in se širijo v noge, če se pojavljajo mravljinčenje ali oslabelost nog, težave pri hoji, motnje pri odvajanju seča in iztrebljanju blata, bolečine v trebuhu, zvišana telesna temperatura in slabo počutje je potreben pregled pri izbranem zdravniku. Ta bo ustrezno ukrepal in vas po potrebi napotil k ortopedu, nevrokirurgu, fiziatru, revmatologu ali drugemu specialistu. Prav tako je potreben pregled po hujši poškodbi, padcu in udarcu v hrbtenico.
Kako zdravimo bolečine v hrbtenici?
Za zmanjšanje bolečin v hrbtenici veliko lahko napravi vsak sam. Pri akutni bolečini, predvsem v križu, je treba najti ustrezen položaj, v katerem ne boli. Mirovanje ne sme biti daljše od nekaj dni. Ko sedenje ni več problem, je treba takoj začeti s postopnim gibanjem in vajami. Izogibati pa se moramo težjim opravilom in nenadnim gibom. V akutnem obdobju bolečin so koristni masaža z ledom, pozneje blago segrevanje, razna protibolečinska obsevanja in drugi postopki. Zelo koristno je plavanje v ogrevanem bazenu in zdravljenje v naravnem zdravilišču. Danes obstajajo t. i. šole za bolečine v hrbtenici, zlasti v križu, v katerih poučujejo, kako preprečiti te težave, kakšne vaje so potrebne in kako okrepiti mišice.
Na voljo so tudi različna protibolečinska zdravila, zelo redko pa je potrebno jemanje močnejših zdravil, kot so opioidi. Protibolečinska zdravila je treba jemati v rednih časovnih razmakih in ne čakati, da se bolečina v polni meri izrazi. Če je za bolečine v hrbtenici kriva vnetna revmatična bolezen, zdravimo le-to.
POMNITE!
Različni stezniki za križ in opornice za vrat niso priporočljivi, saj ne pomagajo ublažiti bolečin, zvečujejo pa nemoč in slabenje mišic.
Prav tako npr. pri išiasu kiropraktik ne sme izvajati manipulacije, dokler se ne ugotovi, zakaj prihaja do teh težav. Akupunktura nekaterim pomaga, izvajati pa jo mora ustrezno usposobljen strokovnjak. Včasih je potrebno operativno zdravljenje, predvsem pri zdrsu medvretenčne ploščice (herniji diskusa), če vztrajajo hude bolečine in so prisotni znaki za okvaro živčne korenine ali živca.
Obsklepne bolečine
Uvod
Obsklepne bolečine in včasih tudi področne otekline ter bolečine na pritisk se pojavljajo predvsem pri skupini bolezni, ki jo imenujemo zunajsklepni revmatizem.
Ta zajema različna bolezenska stanja, pri katerih se pojavljajo spremembe na mehkih obsklepnih tkivih, kot so: kite, njihove ovojnice, mišične ovojnice, sluzne vrečke, kitna in mišična nasadišča ter podkožno maščevje.
POMNITE!
Vnetje kite imenujemo tendinitis, kitne ovojnice tendovaginitis, mišične ovojnice fasciitis, sluzne vrečke burzitis, kitnih nasadišč entezitis in podkožnega maščevja celulitis.
Ponavadi ta vrsta revmatizma ne povzroča trajnih sprememb na prizadetih mehkih delih, razen kadar je pridružena vnetnim revmatičnim boleznim. Same po sebi so težave praviloma prehodne in pogosto samodejno minejo. V to skupino sodi tudi sindrom fibromialgije, ki je opisan v posebnem poglavju.
Kaj povzroča nastanek zunajsklepnega revmatizma?
Zunajsklepni revmatizem največkrat nastane zaradi:
poškodb,
čezmerne ali nepravilne obremenitve (pri športnikih, nekaterih poklicih, stalnih in ponavljajočih se gibih),
degenerativnih in vnetnih sprememb mehkih obsklepnih delov.
Nekatere oblike zunajsklepnega revmatizma so pridružene vnetnim revmatičnim boleznim. Pri revmatoidnem artritisu se pogosto že na začetku bolezni pojavlja burzitis nad zapestjema, ki se kaže kot mehka, včasih boleča blazinica v tem predelu. Pri tej bolezni so pogosta tudi vnetja kit (tendinitisi), ki lahko povzročijo pretrganje posamezne ali več kit. Pri protinu je pogost burzitis nad komolci, vneta sluzna vrečka vsebuje uratne kristale. Vnetja kitnih in mišičnih nasadišč na kost (entezitisi), ki se pojavijo v okolici različnih sklepov, so redni spremljevalci serološko negativnih spondiloartritisov, predvsem se pojavljajo pri ankilozirajočem spondilitisu, ki je tudi obravnavan posebej v drugem delu knjižice. Vnetje kit in njihovih ovojnic, ne pa samih malih sklepov rok, se včasih pojavi na prstih rok posameznikov s sistemskim eritematoznim lupusom in povzroča značilno razobličenje prstov.
Kako ugotavljamo zunajsklepni revmatizem?
Spremembe razpoznamo s kliničnim pregledom, pri katerem ugotavljamo bolečnost ali celo omejeno oteklino posameznih zunajsklepnih tkiv. Lahko napravimo tudi ultrazvočno preiskavo, ki še bolj natančno pokaže, kateri obsklepni deli so spremenjeni. Laboratorijski testi niso potrebni, saj so izvidi večinoma normalni, razen pri zunajsklepnem revmatizmu, ki je pridružen vnetni revmatični bolezni.
Zelo dobro znana in pogosta težava je »teniški komolec«, kar imenujemo tudi epikondilitis. Dobijo ga predvsem preveč aktivni igralci tenisa, možen je po poškodbi ali ponavljajočih se gibih v komolcu. Značilne zanj so boleče točke na notranji ali zunanji strani komolca.
Druga, verjetno vsakomur dobro znana težava, je vnetje Ahilove kite in njenega nasadišča, ki se prav tako pojavlja predvsem pri pretiranih športnih dejavnostih. Najdemo bolečo, zadebeljeno Ahilovo kito, boleče in zadebeljeno je lahko tudi nasadišče te kite na peto.
Po padcu na koleno dostikrat pride do vnetja sluzne vrečke nad pogačico, kar imenujemo prepatelarni burzitis. Kaže se z bolečo oteklino in pordelo kožo v tem predelu.
Pogosti so burzitisi in vnetja kit v predelu ramena, kjer je zaradi zapletene anatomske zgradbe tega sklepa včasih zelo težko ugotoviti, kateri zunajsklepni del je prizadet. Pri tem nam lahko zelo pomaga ultrazvočna preiskava rame.
Kako zdravimo zunajsklepni revmatizem?
Zdravljenje je praviloma lokalno, neki posebni ukrepi in jemanje zdravil običajno niso potrebni, saj se bolezen ponavadi povsem pozdravi. Če se pojavi zunajsklepni revmatizem pri vnetni revmatični bolezni, je treba poleg lokalnih ukrepov zdraviti tudi to bolezen.
POMNITE!
Zunajsklepni revmatizem, ki praviloma ne povzroča posledic in zaradi katerega ponavadi ni potrebno obiskati revmatologa, zdravimo z lokalnimi ukrepi, kot so masaža z ledom, protibolečinska obsevanja, uporaba antirevmatičnih mazil in protibolečinskega zdravila, kot je paracetamol. Lahko uporabimo tudi zdravila, ki imajo poleg protibolečinskega še protivnetno delovanje – to so nesteroidni antirevmatiki. Včasih je učinkovito vbrizganje glukokortikoida na mesto sprememb, predvsem pri vnetnih znakih. Redkokdaj je potrebno operativno zdravljenje. Če so znani sprožilni dejavniki, jih je treba odpraviti.
Mišične bolečine
Uvod
Mišične bolečine se tako kot sklepne lahko pojavijo po težkem telesnem delu, opravljanju dela v prisilni telesni drži, po prevelikih telesnih obremenitvah, manjših poškodbah in zaradi premajhnega telesnega gibanja. Navadno mišične bolečine po odstranitvi sprožilnih dejavnikov minejo in ne povzročajo posledic ter zaradi njih nista potrebna pregled pri zdravniku ali posebno zdravljenje.
Mišične bolečine in nemoč se pogosto pojavljajo pri vnetnih revmatičnih boleznih, saj sklepno vnetje, s tem povezana premajhna telesna dejavnost in omejena gibljivost slabo vplivajo na mišice, ki zaradi tega slabijo in propadajo.
Kaj so vnetne miopatije?
Mišične bolečine in predvsem mišična nemoč so glavni znaki mišičnega vnetja ali vnetnih miopatij, ki praviloma vodijo v slabitev in propadanje mišic. Poznamo več vrst vnetnih miopatij. Kadar gre za vnetno prizadetost mišic, govorimo o polimiozitisu, kadar je poleg mišic prizadeta tudi koža pa o dermatomiozitisu. Vnetne miopatije so 2- do 3-krat pogostejše pri ženskah kot pri moških. Polimiozitis pri odraslih se loči od polimiozitisa pri otrocih, lahko je pridružen različnim revmatičnim boleznim, kot so revmatoidni artritis in sistemske vezivnotkivne bolezni. Včasih se polimiozitis pojavlja skupaj z rakavimi boleznimi.
Kaj povzroča nastanek polimiozitisa in dermatomiozitisa?
Domnevni vzrok za nastanek vnetnih mišičnih bolezni je avtoimunsko dogajanje, pri katerem vnetne celice obkrožijo mišice in vdirajo vanje ter uničujejo mišična vlakna. Pri obeh mišičnih boleznih sta zelo pomembna zgodnja diagnoza in zdravljenje, da preprečimo propadanje in brazgotinjenje mišic. Poleg tega je znano, da pri 10 do 30 % bolnikov z mišičnim vnetjem ugotovimo pridruženo zločesto novotvorbo. Zato moramo pri ugotovljenem mišičnem vnetju vedno zelo skrbno iskati morebitnega raka.
Kakšni so znaki polimiozitisa in dermatomiozitisa?
Znaki polimiozitisa so:
počasi napredujoča, obojestranska slabost mišic vratu, ramenskega in medeničnega obroča ter stegen;
posameznik težko upogne vrat, ne more dvigniti rok, težko vstane s stola in težko hodi po stopnicah;
prizadete mišice so ponavadi občutljive tudi na gnetenje;
pri napredovali bolezni je očitno mišično propadanje (atrofija) in lahko tudi njihovo krčenje zaradi brazgotinjenja.
Znaki dermatomiozitisa so:
poleg opisane mišične prizadetosti so prisotne tudi rdeče, lisaste kožne spremembe, ki se pojavljajo predvsem na obrazu in nad malimi sklepi rok;
na obrazu so posebej značilni vijoličnordeče obarvanje in oteklina vek ter okolice oči;
zlasti pri mladostnikih je pozneje možno nabiranje kalcija v podkožju ali mišicah.
Redko so huje prizadeti notranji organi (požiralnik, pljuča, srce). Težje oblike bolezni spremljajo splošni znaki in simptomi, kot so zvišana telesna temperatura, slab tek, hujšanje. Kadar je polimiozitis pridružen rakavi bolezni, so možni še različni drugi znaki, povezani s to boleznijo.
Kako ugotavljamo polimiozitis in dermatomiozitis?
Bolezni ugotavljamo s pregledom in določitvijo aktivnosti mišičnih encimov v krvi, ki je praviloma zvečana. Delamo še preiskavo mišic, ki se imenuje elektromiografija, s kratico EMG, s katero ugotavljamo spremembe v mišični električni aktivnost. Potrebna je tudi biopsija oziroma odvzem koščka kože in mišice. S histološkim pregledom ponavadi odkrivamo značilno spremenjeno mišico, lahko tudi kožo.
Kako zdravimo polimiozitis in dermatomiozitis?
Za zdravljenje uporabljamo zdravila, ki se imenujejo glukokortikoidi (glej poglavje o zdravilih). Ponavadi so učinkovita, včasih pa moramo dodati še druga zdravila. V akutni fazi bolezni mora bolnik počivati. Pozneje pridejo na vrsto razgibavanje in druge metode fizikalnega zdravljenja, ki preprečujejo propad in skrčitev mišic.
Kdaj se še pojavljajo mišične bolečine?
Pri revmatični polimialgiji, ki prizadene predvsem ženske nad 50. letom starosti, se pojavljajo bolečine in nemoč v istih skupinah mišic kot pri vnetnih mišičnih boleznih. Ponavadi so prisotni še splošni znaki, kot so slabo počutje, pomanjkanje apetita in hujšanje. Vzroka za pojav te bolezni ne poznamo. Aktivnost mišičnih encimov ni zvečana, izvid elektromiografije (EMG) je normalen in tudi mišice niso histološko spremenjene. Spremenjene pa so vrednosti nekaterih laboratorijskih testov – predvsem kazalci vnetja, zlasti značilna je pospešena sedimentacija eritrocitov (SR). Bolezen zdravimo z glukokortikoidi, vendar z manjšimi odmerki, kot npr. pri polimiozitisu.
Prizadetost čutil
Uvod
Pri revmatičnih boleznih so lahko prizadeta tudi čutila: najpogosteje oči, manj pogosto ušesa in nos. Še posebej pomembno je zgodnje odkritje in zdravljenje očesnih vnetij, saj lahko pri prepoznem zdravljenju pride do nepopravljivih očesnih okvar ali celo do izgube vida.
Prizadetost oči
Mojca Kos-Golja, Aleksandra Kraut
Številne revmatične bolezni vnetno prizadenejo različne očesne dele. Vzroki za nastanek očesnih sprememb niso povsem pojasnjeni. Zaradi lažjega razumevanja vnetij posameznih delov očesa je na sliki prikazana in opisana sestava očesnega zrkla (Slika 3).
Slika 3 – Sestava očesnega zrkla
Kako je zgrajeno očesno zrklo?
Človeško oko je oblikovano kot majhna žoga. Znotraj je votlina, ki je napolnjena s steklovino in obdana s tremi različnimi sloji tkiva. Zunanja sloja sta beločnica in roženica, ki dajeta zrklu oporo. Na sredini je žilnica s ciliarnikom in šarenico (uveo), ki oko prehranjuje in izloča vanj različne potrebne snovi. Notranji sloj je mrežnica, ki sprejema svetlobne dražljaje, jih v kemičnih reakcijah spreminja v električne impulze in pošilja po vidnem živcu v možgansko skorjo, kjer se ustvari vidna slika. Žilnica je sestavljena iz številnih žil in je tesno povezana z okolnimi očesnimi tkivi.
Katera vnetja razlikujemo v posameznih delih očesa?
Vnetje očesne veznice se imenuje konjunktivitis, roženice keratitis, beločnice skleritis. Vnetje srednjega sloja očesa ali uvee se imenuje uveitis. Če je uvea vneta v sprednjem delu očesa (šarenica ali iris), se vnetje imenuje iritis. Vnetje v srednjem delu (ciliarnik) se imenuje ciklitis, vnetje zadnjega dela (žilnica v ožjem smislu ali horioidea) pa horioiditis. Vnetje žilnice prizadene tudi roženico, beločnico in mrežnico, kar lahko veliko bolj ogrozi vid, kot če bi bil vnet samo en sloj.
Vnetje šarenice (iritis, iridociklitis) Najpogostejši zaplet na očesu, ki se pojavlja pri 25 % bolnikov z ankilozirajočim spondilitisom, je akutno vnetje šarenice (iritis, iridociklitis).
Glavni znaki akutnega vnetja šarenice so:
rdeče oko
preobčutljivost za svetlobo
bolečina v očesu
lahko slabši vid
Znaki akutnega vnetja šarenice nastopijo zelo hitro, čez noč in so različno izraženi. Prizadeto je enkrat eno, drugič drugo oko. Vnetje traja ponavadi do šest tednov, pri takojšnjem zdravljenju pa le nekaj dni. Možne so tudi posledice, zlasti zaradi prepoznega zdravljenja očesnega vnetja, kot so zvišan očesni pritisk (glavkom), siva mrena (katarakta) ali tvorba novih nepravilnih žil (neovaskularizacija).
POMNITE!
Če se pri bolniku z ankilozirajočim spondilitisom pojavi »rdeče oko«, je nujen čimprejšni pregled pri specialistu za očesne bolezni. Vnetje šarenice namreč lahko ogrozi vid, zato mora biti pravočasno ugotovljeno in pravilno zdravljeno.
Vnetje roženice (keratitis) Pri nekaterih revmatičnih boleznih se pojavlja vnetje roženice (keratitis). Najpogostejši vzrok zanj je »suho oko«, ki nastane zaradi premajhnega izločanja solz in ga zato imenujemo suhi keratitis. Če je sočasno vneta še očesna veznica ali konjunktiva, gre za suhi keratokonjunktivitis. Suhe oči ugotavljamo s posebnimi preiskavami, s katerimi merimo količino izločenih solz, pregledamo površino zrkla in obarvanost zrkla z določenim barvilom.
Znaki za suho oko so:
občutek tujka ali peska v očeh
včasih so oči tudi boleče
včasih so oči občutljive za svetlobo
Revmatična bolezen, pri kateri je omenjeno vnetje vedno prisotno in je tudi eno od meril za diagnozo, se imenuje Sjögrenov sindrom. Podrobneje je bolezen opisana v zadnjem delu knjižice. Suho oko vlažimo z umetnimi solzami in po potrebi še z drugimi lokalnimi zdravili, ki jih predpiše specialist za očesne bolezni.
Pri revmatoidnem artritisu in Sjögrenovem sindromu so možne tudi razjede roženice (ulkusi), ki jih moramo zelo prizadevno zdraviti, saj obstaja nevarnost izgube vida.
Vnetje beločnice (skleritis) se pojavlja pri revmatoidnem artritisu, ankilozirajočem spondilitisu, psoriatičnem artritisu, sistemskem eritematoznem lupusu in še nekaterih drugih, redkejših sistemskih boleznih vezivnega tkiva.
Vnetje beločnice (skleritis)
Znaki vnetja beločnice so:
zmerna do huda bolečina v očesu
rdečina celotne sprednje beločnice ali le področna
praviloma ni motenj vida
Prizadetost oči, predvsem žilnice in očesnega živca, je možna pri bolezni, ki jo imenujemo gigantocelični arteriitis in spada v skupino vaskulitisov. Značilna znaka sta novonastali glavobol v predelu senc in zadebeljena senčna žila. Zelo pomembna sta zgodnja razpoznava in zdravljenje te bolezni, ker je sicer možna izguba vida.
Spremembe na očeh, ki so posledica jemanja zdravil
Včasih se pri revmatičnih boleznih pojavljajo tudi spremembe na očeh, ki so posledica jemanja zdravil, s katerimi zdravimo to revmatično bolezen. Zdravila, ki najpogosteje povzročajo očesne spremembe, so glukokortikoidi. Povzročijo lahko sivo mreno (katarakto ali zamotnjenost leče) in zvišan očesni pritisk (glavkom ali zeleno mreno). Zdravljenje katarakte je mogoče le z operacijo, pri kateri odstranijo spremenjeno lečo in vsadijo umetno lečo. Zvišan očesni pritisk zdravimo z očesnimi kapljicami ali operacijo. Zdravljenje zvišanega očesnega pritiska je nujno, ker nezaznavno in počasi okvarja vidni živec in trajno okvari vid.
Druga zdravila, ki lahko povzročajo okvare mrežnice (retine), so antimalariki, ki jih prav tako uporabljamo za zdravljenje nekaterih revmatičnih bolezni. Zaradi tega so med zdravljenjem s temi zdravili potrebni obdobni pregledi pri specialistu za očesne bolezni.
POMNITE!
Pri očesnih vnetjih moramo tesno sodelovati s specialistom za očesne bolezni, ki nam pomaga opredeliti očesno prizadetost in svetuje ter uvede ustrezno zdravljenje. Poleg zdravljenja obolelega očesa ali lokalnega zdravljenja je potrebno zdraviti tudi revmatične bolezni.
Prizadetost ušes
Spremembe na uhljih, zunanjem in srednjem ušesu ter njegovih notranjih delih so pri revmatičnih boleznih precej redkejše kot na očeh. Pojavljajo se pri nekaterih boleznih, ki spadajo med vaskulitise. Kažejo se kot vnetje hrustanca ali hondritis, ko sta lahko uhlja pordela, otekla in boleča. Možne so tudi boleče razjede na uhljih. Včasih pride zaradi tega do razobličenja uhljev.
Pri vaskulitisu, ki ga imenujemo Wegenerjeva granulomatoza, se pojavlja boleče vnetje srednjega ušesa, ki lahko preide v gnojno vnetje, kar precej pogosto povzroča naglušnost. Prizadetost notranjega ušesa se pri nekaterih vaskulitisih kaže z vrtoglavico in šumenjem v ušesih ter celo z izgubo sluha. Pri še redkejšem vaskulitisu, ki ga imenujemo Coganov sindrom, je eden glavnih znakov bolezni nenadna in nepovratna izguba sluha, z vrtoglavico in težavami pri hoji.
Tofi na heliksu uhlja
Pri protinu se v hrustancu uhljev včasih nabirajo uratni kristali, ki prosevajo skozi kožo kot belkasti skupki, ki pa navadno niso boleči.
Specialist za bolezni ušes, nosu in grla (otorinolaringolog) nam pomaga pri ugotavljanju in zdravljenju sprememb na ušesih pri revmatičnih boleznih. Da bi jih opredelili, se včasih odločimo za odvzem koščka spremenjenega tkiva uhlja. Velja pa pravilo, da je treba ustrezno in prizadevno zdraviti zlasti revmatično bolezen, pri kateri so se te spremembe pojavile.
Prizadetost nosu
Še redkejši je pri revmatičnih boleznih vpliv na nos. Osebe s Sjögrenovim sindromom imajo suho nosno sluznico, kar je lahko zelo neprijetno. Pri vaskulitisu, ki ga imenujemo Wegenerjeva granulomatoza, je možno otekanje nosne sluznice, zaradi česar se zaprejo nosne poti. Podobno kot vnetje hrustanca uhljev je pri vaskulitisih možno tudi vnetje nosnega hrustanca. Pri nekaterih vaskulitisih se lahko pojavljajo boleče razjede na nosni sluznici, predrtje nosnega pretina, izcedek ali krvavitve iz nosu ter sedlasto razobličenje (deformacija) nosu.
Specialist za bolezni ušes, nosu in grla nam pomaga pri ugotavljanju in zdravljenju prizadetosti nosu. Tako kot pri prizadetosti ušes tudi tu velja pravilo, da je treba ustrezno zdraviti zlasti revmatično bolezen, ki te spremembe povzroča.
Prizadetost kože
Koža pokriva naše telo in ga varuje pred zunanjimi vplivi in nevarnostmi, zato sodi v obrambni sistem našega telesa. Dostikrat je koža ogledalo različnih bolezni, tudi revmatičnih, ker je zelo izpostavljeni del telesa. Nekatere kožne spremembe sodijo med diagnostična merila posameznih revmatičnih bolezni. Kožne bolezni pa se lahko tudi povezujejo z revmatičnimi (psoriatični artritis pri kožni luskavici). Poleg tega se različne kožne spremembe, npr. preobčutljivostne kožne reakcije, dostikrat pojavijo po jemanju različnih zdravil.
POMNITE!
Pri revmatičnih boleznih se pojavljajo različni kožni izpuščaji, brazgotinam podobne spremembe, kožne razjede in otrdela koža. Možna je tudi preobčutljivost za sončne žarke. Preobčutljivost za mraz zaradi sprememb malih žil se kaže predvsem kot Raynaudov fenomen: na mrazu je koža prstov bela, na toplem pa postane modrikasta in nato pordela.
Sistemski eritematozni lupus je sistemska bolezen vezivnega tkiva, pri kateri se kožne spremembe skoraj obvezno pojavljajo in so zelo raznolike. Za večino kožnih sprememb velja, da jih lahko izzove in poslabša izpostavljanje ultravijoličnim žarkom. Prevelika občutljivost za sončne žarke se kaže tudi z izrazito rdečino kože, kar imenujemo fotosenzitivnost.
OPOZORILO!
Osebe s sistemskim eritematoznim lupusom se morajo izogibati sončnim žarkom. Sončenje je prepovedano! Če izogibanje soncu ni možno, morajo predvsem izpostavljene dele kože zaščititi s kremo z visokim zaščitnim faktorjem.
Najbolj značilna kožna sprememba pri sistemskem eritematoznem lupusu je metuljasta rdečina lic ali metuljast eritem, ki pa ga ni videti v gubah med nosom in ustnima kotoma (Slika 5).
Slika 5 – Metuljast eritem na obrazu pri sistemskem eritematoznem lupusu
Hipopigmentirane brazgotine po diskoidnem lupusu
Pogost je tudi razširjen, lisast, malo nad kožo dvignjen izpuščaj, ki je najbolj izrazit na vratnem izrezu in zgornjih okončinah, torej na tistih delih, ki so bolj izpostavljeni soncu. Možne so še brazgotinam podobne spremembe, ki so največkrat vidne na obrazu, lahko pa tudi na drugih delih telesa. Pri sistemskem eritematoznem lupusu je pogost tudi Raynaudov fenomen. Včasih je prizadeta samo koža, največkrat na obrazu, brez drugih znakov, ki so značilni za sistemsko obliko te bolezni. Spremembe so podobne brazgotinam z manj obarvano kožo. Tedaj govorimo o diskoidnem lupusu, ki je blaga kožna oblika in zelo redko preide v sistemsko bolezen.
Kaj so vaskulitisi?
Vaskulitisi so redke, a lahko zelo hude revmatične bolezni, pri katerih nastane posebno vnetje žil različnega preseka, od velikih, srednje velikih do majhnih, v različnih organih in tkivih. Zaradi tega pride do okvare posameznih organov, največkrat so to ledvice in pljuča. Lahko pa se pojavijo še različni izpuščaji in tudi razjede po koži ter sluznicah in drugi znaki, ki jih imenujemo sistemski.
Livedo retikularis
Zaradi prizadetosti žilja se pri številnih revmatičnih boleznih, zlasti pa pri vaskulitisih, pojavljajo različno velike in globoke kožne razjede, ki so boleče, se slabo celijo in jih je treba skrbno lokalno zdraviti ter uvesti tudi zdravljenje bolezni same. Izpuščaj, podoben modrikasti mreži, ki ga prav tako povzročajo žilne spremembe, imenujemo livedo retikularis.
Tipna purpura goleni
Pri vaskulitisih so možne tudi druge kožne spremembe, kot so tipen pikčast izpuščaj (purpura), predvsem po nogah. Tipen izpuščaj imajo predvsem osebe s t. i. Henoch-Schönleinovo purpuro, pri kateri je možen in najbolj nevaren zaplet na ledvicah, redkeje se pojavijo zapleti na sklepih (prehodni artritisi) in zgornjih prebavilih (krčevite bolečine v trebuhu in krvava driska).
Sklerodaktilija
Sistemsko vezivnotkivno bolezen, ki se imenuje sistemska skleroza, označujejo predvsem kožne spremembe na prstih rok, stopal, obrazu, podlahteh in golenih. Koža je na začetku bolezni otekla, lahko pa že od vsega začetka trda, svetleča in se težko naguba.
Na konicah prstov nastanejo boleče pikčaste razjedice, ki se zazdravijo z brazgotinico. Pri tej bolezni se zaradi spremenjenih malih žil (kapilar) pojavljajo prekrvitvene motnje na rokah in stopalih, zaradi česar se pojavlja znak, ki ga imenujemo Raynaudov fenomen. Če bolezen napreduje, povzroči moteno gibljivost prstov in zmanjša ustno odprtino, kar je lahko zelo neprijetno in moteče.
Pri Sjögrenovem sindromu so poleg izrazite suhosti kože mogoči različni kožni izpuščaji. Kožne spremembe se pojavljajo tudi pri dermatomiozitisu in so opisane v poglavju, ki govori o mišičnih bolečinah in vnetnih mišičnih boleznih.
Pri opredeljevanju in zdravljenju kožnih sprememb nam pogosto pomaga specialist za kožne bolezni – dermatolog. Še posebej skrbno in nadzorovano mora biti zdravljenje kožnih razjed, da preprečimo gnojne okužbe. Navadno je zdravljenje kožnih sprememb uspešno.
Prizadetost živčevja
Pri revmatičnih boleznih, zlasti sistemskih vezivnotkivnih boleznih in vaskulitisih, lahko nastanejo okvare živcev, ki oživčujejo zgornje in spodnje ude (perifernih živcev), in osrednjega živčevja (možganov).
POMNITE!
Okvare nastanejo zaradi vnetja malih žil, ki skrbijo za prekrvitev in prehranjevanje živcev ali možganov. Možganska kap lahko nastopi zaradi strdkov, ki se naredijo zaradi vnetno spremenjene žilne stene in povzročijo zaporo žile. Okvare živčevja so lahko tudi posledica delovanja avtoprotiteles, ki napadejo živčne celice in tkiva. Pri nekaterih revmatičnih boleznih se lahko pojavijo okvare posameznih perifernih živcev zaradi stisnjenja pri poteku skozi sklep ali ob njem, kar imenujemo utesnitveni sindrom.
Pri sistemskih boleznih veziva se prizadetost živcev, ki oživčujejo ude, kaže predvsem s pekočimi bolečinami, mravljinčenjem, oteženo hojo in nemočjo v udih.
Zlasti pri revmatoidnem artritisu je lahko zaradi vnetnih sprememb v zapestnih sklepih stisnjen središčni ali mediani živec (latinsko nervus medianus), ki poteka skozi zapestje – ta pojav imenujemo sindrom zapestnega kanala. Stisnjenje živca povzroča težave, kot so bolečine v zapestju in občutek mravljinčenja v prvih treh prstih rok. Pri napredovali okvari živca oslabi moč oprijema roke, lahko oslabi tudi mišica palčeve kepe. Najprej poskusimo živec sprostiti z injekcijo glukokortikoida v sklep. Svetujemo tudi opornico in razbremenitev roke. Če ti ukrepi niso uspešni, je potreben operativni poseg, s katerim sprostijo živec. Redkeje so zaradi revmatičnega vnetja stisnjeni tudi drugi živci, ki potekajo blizu sklepov ali skoznje, npr. v komolcu in stopalu.
Veliko bolj resna in nevarna, vendar redkejša je prizadetost osrednjega živčevja, ki se pojavlja predvsem pri sistemskem eritematoznem lupusu in nekaterih vaskulitisih. Pojavijo se lahko glavoboli, motnje spomina, psihične težave (t. i. psihoze), včasih tudi krči. Najhujši, vendar na srečo redek zaplet je popolna izguba zavesti (koma), ki se lahko konča s smrtjo.
Spremembe živčevja ugotavljamo ob pomoči specialista za nevrološke bolezni in z nekaterimi dodatnimi preiskavami. Pri okvarah perifernih živcev se včasih odločimo za odvzem koščka prizadetega živca, saj nam histološki pregled lahko pomaga opredeliti spremembe in načrtovati ustrezno zdravljenje.
Skladno s prizadetostjo posameznih živcev, zlasti pa osrednjega živčevja, poteka tudi ustrezno zdravljenje, ki je uspešno, če z njim začnemo dovolj zgodaj. Največkrat uporabljamo glukokortikoide, ki jih moramo pogosto kombinirati še z zdravili, ki tudi vplivajo na imunske in vnetne procese.
POMNITE!
Določene psihične motnje lahko izzovejo tudi zdravila, ki jih uporabljamo v revmatologiji. Največkrat so to glukokortikoidi, ki povzročajo psihično motnjo, imenovano psihoza. Posameznik s psihozo je po uporabi teh zdravil zmeden, lahko napadalen, ima privide, se neobičajno vede, včasih kaže celo nagnjenost k samomoru. Potrebno je takojšnje psihiatrično zdravljenje in celo premestitev v ustrezno ustanovo.
Prizadetost notranjih org
Nazadnje urejal/a marjan 01 Maj 2010 07:30; skupaj popravljeno 1 krat |
|
| Nazaj na vrh |
|
 |
marjan
Administrator

Pridružen/-a: 01.02. 2007, 13:13
Prispevkov: 4481
Kraj: Slovenija
|
 Objavljeno: 05 Apr 2008 15:43 Naslov sporočila: Bolečine v ramenih in vratu Objavljeno: 05 Apr 2008 15:43 Naslov sporočila: Bolečine v ramenih in vratu |
 |
|
Bolečine v ramenih in vratu
Preobremenitev mišic
Vzrok
Mišične bolečine so posledica revmatizma v samo 10% primerov, dosti pogosteje pa se tovrstne težave pojavljajo zaradi prevelikih naporov, napačne telesne drže, stalne preobremenitve mišic ali lažjih poškodb. Bolečine v hrbtu in vratu ali ramenih in rokah ter različne mišične bolečine in mišični krči so torej pogosto znak prevelike obremenitve mišičnega tkiva ter nastanejo zaradi slabe prekrvavitve in nezadostne oskrbe mišičnih celic s kisikom.
Znaki Bolečine v hrbtu:
Bolečine v spodnjem delu hrbta in v križu, lumbago ali išias se pojavijo nenadno, skupaj s krčem v hrbtnih mišicah.
Bolečine v vratu:
Zatrditev mišic in boleči krči v vratnih mišicah, ki pogosto povzročijo glavobol in otrdel vrat.
Bolečinski sindrom v rami in roki:
Bolečine v ramenu so prisotne tudi pri ležanju. Gibljivost rame je zmanjšana.
Mišične bolečine:
Povzroča jih prevelika obremenitev mišic z nakopičenjem kristalov mlečne kisline v mišicah. Tudi majhne natrganine v mišičnem tkivu lahko povzročajo bolečine in začasno zmanjšanje gibljivosti.
Sklepne bolečine:
Lahko nastanejo kot posledica virusnih okužb in se pogosto pojavijo pri gripi, kjer se mišične in sklepne bolečine razširijo po vsem telesu.
Zdravljenje Osnovni cilj:
Odpraviti je treba nezadostno oskrbo s kisikom in izboljšati prekrvavitev tkiv.
Fizikalna terapija:
Izboljšajte gibljivost s telovadnimi vajami, plavanjem, vajami za raztezanje in masiranjem. Boleči predel grejte z oblogami in se namakajte v sproščujočih kopelih. Izboljšajte mišično presnovo z uporabo posebej za to namenjenih mišičnih gelov, tekočin in pršil, ki prodirajo globoko v mišično tkivo. Pozorni bodite na primeren, fiziološki položaj telesa pri spanju in na pravilno držo telesa (predvsem vratu) pri delu, vožnji ali dvigovanju težkih bremen.
Nasvet
Če bolečina traja dlje kot 7 dni in če opazite nenaden pojav motenj avtonomnega živčevja (hladnost in odrevenelost dlani ali stopal, tresenje, težave z dihanjem), pa tudi če imate hude bolečine v ramenih ali kolkih oz. v medenici, se posvetujte s svojim zdravnikom.
Obstajata dve vrsti sklepnih bolečin in vsaka od njiju ima drugačen vzrok, zato ju tudi drugače zdravimo:
Degenerativne bolezni sklepov (artroza, spondiloza)
Vzrok
Obraba hrustanca v kolenskem in kolčnem sklepu ter v sklepih hrbtenice. S staranjem hrustanec vedno bolj izgublja svojo elastičnost ter postane fibrozen in tanjši. Te težave lahko dodatno poslabša stalna preobremenjenost sklepov, pa tudi dvigovanje težkih bremen ali napačna telesna drža.
Znaki
Obrabljen hrustanec lahko povzroči boleče vnetje v sklepih, to pa vodi do preobremenitve mišic. Človek zato zavzame zaščitno držo, da bi razbremenil prizadeti sklep, to pa vodi do nezadostne oskrbe hrustanca s prepotrebnimi tekočinami. Za artrozo je torej značilna bolečina na začetku dneva, ki se v teku dneva postopoma zmanjšuje.
Zdravljenje Osnovni cilj:
Izogibati se je treba preobremenitvam in stalnim pritiskom, v primeru prevelike telesne mase pa naj bolnik shujša.
Fizikalna terapija:
Uporabite katero od metod za zmanjšanje pritiska na sklepe, na primer vodno gimnastiko ali plavanje. Boleči predel grejte z oblogami in masirajte predel okoli sklepa, da se bodo mišice čimbolj sprostile.
Prehrana:
Prednost dajte zelenjavnim živilom, ker ta ugodno delujejo na prepustnost tkiv, in zmanjšajte uživanje maščob in živalskih beljakovin.
Lajšanje bolečin:
Na boleče mesto nanesite katerega od gelov za izboljšanje prekrvavitve, ki vsebuje tudi učinkovine za lajšanje bolečin, saj bodo te delovale lokalno na mestu nanosa in ne bodo imele neželenih učinkov. Napade hudih bolečin zdravite s salicilatnimi analgetiki.
Nasvet
Če bolečina traja več tednov ali če izžareva iz hrbtenice navzdol po nogi, se posvetujte s svojim zdravnikom. Peroralne analgetike uporabljajte previdno in le za kratkotrajno lajšanje bolečin!
Vnetne bolezni sklepov (artritis, poliartritis, spondilitis)
Vzrok
Vnetje nastane zaradi motenj delovanja imunskega sistema in se samodejno obnavlja in ohranja.
Znaki
Vnetje sklepov se razvije postopoma in se deloma razširi po vsem telesu, včasih pa se pojavlja tudi v napadih. Sklepi postanejo vidno otečeni, vnetje pa spremljajo hude bolečine. Značilna je jutranja okorelost, ki traja nekaj časa.
Zdravljenje Fizikalna terapija:
Nadzorovana fizikalna terapija je zelo pomembna. Grejte boleči predel in se namakajte v kopelih, ki spodbujajo prekrvavitev.
Prehrana:
V vaši prehrani naj prevladujejo polnozrnat kruh in žitarice ter živila iz zelenjavne skupine. Uživajte malo maščob in nič soli.
Kako zavreti izbruhe akutnega vnetja:
Lokalno hladite prizadeti predel in uporabljajte gele in obliže za lajšanje bolečin. Lahko jemljete tudi salicilatne analgetike, a samo začasno.
Nasvet
Če bolečine spremlja zvišana telesna temperatura ali če trajajo dlje časa, se posvetujte s svojim zdravnikom.
_________________
Lep pozdrav
Marjan |
|
| Nazaj na vrh |
|
 |
marjan
Administrator

Pridružen/-a: 01.02. 2007, 13:13
Prispevkov: 4481
Kraj: Slovenija
|
 Objavljeno: 29 Dec 2009 20:22 Naslov sporočila: Objavljeno: 29 Dec 2009 20:22 Naslov sporočila: |
 |
|
Artroza in zdravljenje
Pravo bolezensko dogajanje pri artrozi ni vnetje sklepa, ampak prehitro in prezgodnje obrabljanje sklepnega hrustanca
Artroza je degenerativna bolezen
sklepov, stara kot človeški
rod. Po domače ji rečemo tudi
obraba ali okorelost sklepov.
Podobno ime ima druga bolezen
- artritis, ki je vnetje sklepa
zaradi okužbe ali revme. Pravo
bolezensko dogajanje pri artrozi
ni vnetje sklepa, ampak prehitro
in prezgodnje obrabljanje
sklepnega hrustanca.
Vsa tkiva v organizmu se v
življenju spreminjajo. Temu pravimo
staranje in ni bolezenski
pojav. Včasih pa se zgodi, da se
spremembe zaradi različnih razlogov
pojavijo prej. Bolezenski
spremembi pravimo degeneracija,
posledice, ki jih povzroča, pa
so tako imenovana degenerativna
obolenja. Sklepni hrustanec
izgubi gladko površino, postane
rumen, moten, na površini se pojavijo
razjede in razpoke, zmehča
se, postane krhek in neodporen
proti obremenitvam, prične
se resičasto luščiti.
Odbrušeni deli hrustanca lahko
povzročijo v sklepu tudi vnetje.
Tam, kjer je hrustanec obremenjen,
postaja vse tanjši, izgineva,
kost pod njim je nadražena, zato
na robovih zrastejo kostni izrastki.
V notranjosti kosti se pojavijo
ciste ali luknjice, zaradi katerih je
kost na tem delu šibka in se lahko
vdre. Sklepna ovojnica se zadebeli.
Sklepni površini nista več
hladni, sklepna špranja se zoži,
sklep postane deformiran, njegova
gibljivost je zmanjšana. Vzroka
za nastanek artroze sta pretirana
in nepravilna obremenitev normalnega
sklepnega hrustanca ali
sprememba sklepnega hrustanca
zaradi delovanja škodljivih dejavnikov.
Ta vzroka sta povezana,
saj obremenjenost sklepnega
hrustanca povzroči motnjo v njegovi
prehrani in sestavi, na drugi
strani pa je za spremenjen hrustanec
škodljiva že navadna obremenitev.
Prizadeti so lahko vsi sklepi.
Degenerativne spremembe na
hrbtenici so zaradi velike obremenitve
pri pokončni drži in delu zelo
pogoste. Na zgornjih okončinah
so prizadeti zlasti mali sklepi
prstov - nastanejo zadebeline, ki
jim pravimo Hebedenovi ali Bauchardovi
vozli.
Težo telesa nosijo
spodnje okončine, zato je artroza
teh sklepov (kolki, kolena) velik
medicinski problem.
Zdravljenje
Zdravljenje je individualno.
Na prvem mestu je vzgoja - poučitev
bolnikov, kako razbremeniti
sklep. Tako obolelemu sklepu
podaljšamo življenje. Zelo pomembna
je redukcija telesne teže
na vrednost, ki je nižja od idealne
telesne teže. S tem ukrepom bistveno
zmanjšamo obremenitev
spodnjih udov. Za razbremenitev
obolelega sklepa je treba uporabljati
pri hoji sprehajalno palico
ali berglo na nasprotni strani od
obolele okončine ali na nasprotni
strani od bolj prizadete okončine,
če je obraba obojestranska. Tako
prenesemo del telesne teže na
drugo stran. Poudariti je treba, da
je pri hoji z berglami, če ud delno
obremenjujemo, pritisk sil na prizadeti
sklep manjši, kot če bi ga
popolnoma razbremenili.
Odsvetujemo pretirane dejavnosti.
Za zdrave sklepe je koristno
čim več gibanja. Pri obrabljenem
sklepu pa se je treba izogibati
športom, ki zelo obremenjujejo
sklepe, kot so tenis, hoja po
strmem pobočju, tek, daljša hoja,
vzpenjanje po stopnicah. Priporočamo
športe: plavanje, kolesarjenje
(tudi sobno kolo), hoja na
krajše razdalje z vmesnimi počitki.
Obutev naj ima mehak podplat
in peto. Ko se pojavijo akutni
znaki (bolečina, vnetje), priporočamo
počitek in mirovanje. Mirovanje
mora biti kratko, saj dolgotrajno
ležanje pospešuje propadanje
mišic, zmanjšanje kostne
gostote (osteoporoza) in otrdelost
sklepov.
Fizikalna terapija: Cilj fizikalne
terapije je ohranitev funkcije
prizadetega sklepa. Najpomembnejša
in najučinkovitejša
fizikalna terapija je medicinska
 na suhem (kinezioterapija) na suhem (kinezioterapija)
in v vodi (hidrokinezioterapija).
Kinezioterapija: Z vajami poskušamo
izboljšati gibljivost prizadetega
sklepa, okrepiti obrabljene
mišice, skrajšane mišice
pa raztegniti. Telovaditi je treba
vsak dan najmanj 20 minut.
Hidroterapija: Pri hidroterapiji
poleg učinka telovadbe na
organizem izkoriščamo tudi učinek
vode, predvsem njene fizikalne
lastnosti, kot so termični
učinek, vzgon ter hidrostatični
tlak. Toplota izboljšuje prekrvitev,
zmanjša mišični spazem in
tako deluje protibolečinsko. Delovanje
sile vzgona omogoča lažje
izvajanje gibov, posebno če je
oslabela mišična moč. Ker je viskoznost
vode večja od zraka, lahko
vodo pri izvajanju vaj za krepitev
mišične moči, če jih izvajamo
dovolj hitro, uporabimo kot upor.
Čas izvajanja hidroterapije
moramo uskladiti z zmogljivostjo
srčno-žilnega aparata.
Elektroterapija: Ima protibolečinski
učinek. Uporabljamo
nizkofrekvenčne in srednjefrekvenčne
tokove. Dobro učinkujeta
tudi ultrazvočno in magnetno
obsevanje.
Termoterapija: Je najbolj razširjenja
in najstarejša metoda lajšanja
bolečin. Razlikujemo površinsko
in globinsko termoterapijo.
V praksi uporabljamo termoplake
(vrečke, napolnjene z vodo,
peskom ali želatino), parafinske
obloge, infrardeče žarke, mikroali
kratke valove. Toplota znižuje
lokalno temperaturo kože, to
pa povzroča hiperemijo - koža
pordeči. S tem se pospeši lokalni
metabolizem, izboljša se krvni
obtok, mišice se sprostijo, ob tem
pa se zmanjšajo bolečine. Znana
metoda je fango - z blatom, ki ga
nanesemo na boleč sklep. Glavni
učinek fanga je neposredno na
mestu nanosa. Blato zadržuje veliko
količino toplote, ki jo zelo
počasi oddaja. Poleg toplotnega
učinka fango deluje tudi mehanično
in kemično. Vse naštete termoterapije
uporabljamo v umirjeni
fazi, ko ni znakov vnetja.
Krioterapija: Če se je pojavila
dekompenzacija artroze z znaki
vnetja (zatečen, topel in boleč
sklep), si pomagamo s krioterapijo
(uporaba mraza). Apliciramo
lahko mrzle vrečke (kriopak) ali
pa si masiramo oboleli sklep s kosom
ledu. To naj traja največ tri
do pet minut. Potem z brisačo pokrijemo
tretirano območje za 10
do 15 minut. Ko koža pordeči,
ne smemo nadaljevati krioterapije,
ker se zaradi podaljšane vazokonstrikcije
lahko pojavijo bolečine
ali celo nekroza tkiva. Krioterapija
je zelo enostavna in uporabna
metoda, ki jo lahko izvajamo
tudi sami doma. Boleč sklep lahko
masiramo večkrat na dan (petkrat
po tri minute).
Zdravila
Zdravila pomagajo pri lajšanju
bolečin in vnetij. Na razpolago
je vrsta dobro poznanih nesteroidnih
antirevmatikov,
(npr. Naklofen, Erazon, Olfen, Ketonal,Movalis, Voltaren in še in še).
Če so klasične metode neuspešne,
bolečina nevzdržna, hoja
negotova, gibljivost pa ovira
vsakodnevno življenje, ostane kirurško
zdravljenje, denimo osteotomija
ali pa zamenjava bolečega
sklepa - vstavitev proteze. Znano
je, da je artroza dolgotrajna bolezen,
ki počasi napreduje.
Možnojo je upočasniti, saj z zdravim načinom
življenja lahko veliko naredimo
za svoje sklepe.
_________________
Lep pozdrav
Marjan |
|
| Nazaj na vrh |
|
 |
marjan
Administrator

Pridružen/-a: 01.02. 2007, 13:13
Prispevkov: 4481
Kraj: Slovenija
|
 Objavljeno: 01 Jan 2012 14:46 Naslov sporočila: Artritis Objavljeno: 01 Jan 2012 14:46 Naslov sporočila: Artritis |
 |
|
Artritis
Artritis je vnetje sklepa. Je ena najbolj pogostih bolezni na svetu. Poznamo več vrst artritisa: osteoartritis, revmatoidni artritis in putiko.
Osteoartritis je najbolj pogosta oblika artritisa pri starejših ljudeh. Začne se z obrabljenim hrustancem. Hrustanec je tkivo, ki napolnjuje prostor med kostmi v sklepu. Ko se hrustanec izrablja, se kosti drgnejo med seboj in osteoartritis se poslabša. Osteoartritis se najbolj pogosto pojavi v rokah, vratu, spodnjem, zadnjem delu hrbta ali na najbolj obremenjenih sklepih vašega telesa, kolenih ali bokih.
Simptomi osteoartritisa so togost in manjše bolečine, ki se pojavijo in izginejo s telesno aktivnostjo, kot je hoja ali pa bolečine v sklepih, ki povzročajo sključenost in ne izginejo med spanjem. Osteoartritis lahko povzroča tudi težave pri premikanju sklepov in nekatere nezmožnosti v hrbtu, kolenih ali bokih.
Revmatoidni artritis je avtoimuna bolezen. To pomeni, da telo samo napada obloge sklepov. Bolezen povzroči vnetje sklepov, to pa povzroča bolečine, zatekanje in okorelost, ki lahko traja cele ure. Pogosto se pojavlja istočasno na več sklepih. Ljudje z revmatoidnim artritisom se pogosto ne počutijo dobro, utrujeni so ali jih trese vročica. Bolezen se lahko pojavi v vseh starostnih obdobjih in je bolj pogosta pri ženskah.
Revmatoidni artritis lahko prizadene skoraj vsak sklep v telesu – sklepe v prstih, zapestju, vratu, ramenih, komolcih, bokih, kolenih, gležnjih, nogah in hrbtu. Če imate revmatoidni artritis v sklepu na levem delu telesa, potem ga boste zelo verjetno imeli tudi na nasprotni strani. Revmatoidni artritis ne napada samo sklepov, ampak tudi druge telesne organe, npr. srce, mišice, krvne žile, živčni sistem in oči.
Protin ali putika ali urični artritis je dedna metabolna motnja, ki so jo poznali že pred tisočletji. Kaže se kot odlaganje kristalov mononatrijevega urata v vezivu in sklepnem hrustancu, ledvični kamni, akutni, navadno zelo boleč napad artritisa in pri nezdravljenih bolnikih s progresivnim kroničnim artritisom. Glavni povzročitelj je sečna kislina. Raven sečne kisline v krvi uravnavajo številni geni. Znanih je več encimskih okvar, ki povzročijo zvišanje ravni sečne kisline v krvi zaradi pospešene razgradnje organskih baz ali purinov. Teh snovi je veliko tudi v določenih vrstah hrane, zato izogibanje takim živilom uspešno pripomore k boljšemu obvladovanju bolezni.
Protin se v Evropi pojavlja najmanj pri dveh od tisoč odraslih moških. Polovica obolelih redno uživa alkoholne pijače. Bolezen je pri moških pogostejša in se običajno začenja v srednji življenjski dobi, to je med 30. in 50. letom. Ženske praviloma zbolijo šele po menopavzi. Ni nujno, da vsi, ki imajo zvišano raven sečne kisline v krvi, dobijo protin. Po podatkih je zvišana raven sečne kisline v krvi približno 10-krat pogostejša od pojavnosti protina.
Kateri so faktorji, ki lahko sprožijo artritično stanje?
Dednost
V nekaterih družinah se lahko prenaša nagnjenost k poškodbi hrustanca; pri drugih se spet pojavijo blage poškodbe na samem stičišču sklepa. Te okvare lahko ostanejo skrite, dokler oseba ni v srednjih letih ali starejša.
Prevelika teža
Raziskave so pokazale, da izguba 5 kg teže pri ženskah v srednjih letih lahko prepreči nastanek osteoartritisa v kolenih.
Poškodba
Možnost, da se razvije artritis, se poveča, če ste utrpeli poškodbe v sklepih zaradi nesreč ali zaradi stalne uporabe sklepov pri športu ali delu.
Stres
Čustvena travma in celo fizični ali čustveni stres lahko bistveno vplivajo na razvoj fibromialgije.
Hrana
Razna morska hrana, jetra in pijače, kot sta kava in čaj, lahko pripomorejo k temu, da se pojavi protin.
_________________
Lep pozdrav
Marjan |
|
| Nazaj na vrh |
|
 |
marjan
Administrator

Pridružen/-a: 01.02. 2007, 13:13
Prispevkov: 4481
Kraj: Slovenija
|
 Objavljeno: 01 Jan 2012 14:55 Naslov sporočila: Artritis in naravno zdravljenje Objavljeno: 01 Jan 2012 14:55 Naslov sporočila: Artritis in naravno zdravljenje |
 |
|
Artritis in naravno zdravljenje
Osteoartritis
Osteoartritis je najpogostejša oblika artritisa pri starejših ljudeh ki se začne se z obrabljenim hrustancem. Hrustanec zapolnjuje prostor med kostmi v sklepu, ko pa se le-ta izrablja, se kosti drgnejo med seboj in osteoartritis se poslabša. Osteoartritis se japogosteje pojavlja v rokah, vratu, spodnjem delu hrbta ali ostalih obremenjenih sklepih, kot so kolena ali boki.
Najpogostejši simptomi so togost in manjše bolečine, ki se pojavijo in izginejo s telesno aktivnostjo, ali bolečine v sklepih, ki ne izginejo nit med spanjem.
Revmatoidni artritis
Revmatoidni artritis je avtoimuna bolezen kar pomeni, da telo napada samo sebe oziroma obloge sklepov. Nastane vnetje sklepov, to pa povzroča bolečine, zatekanje in okorelost. Velikokrat se pojavi na več sklepih naenkrat. Revmatoidni artritis povzroča tudi splošno slabo počutje, utrujenost in vročico. Bolezen je pogostejša pri ženskah in se lahko pojavi v vseh starostnih obdobjih.
Putika ali protin ali urični artritis
Putika je dedna metabolna motnja, jo poznamo že tisočletja. Kaže se kot odlaganje kristalov mononatrijevega urata v vezivu in sklepnem hrustancu, ledvični kamni, akutni, navadno zelo boleč napad artritisa in pri nezdravljenih bolnikih s progresivnim kroničnim artritisom.
Glavni povzročitelj te vrste artritisa je sečna kislina, katere raven v krvi uravnavajo številni geni. Znanih je več encimskih okvar, ki povzročijo zvišanje ravni sečne kisline v krvi zaradi pospešene razgradnje organskih baz ali purinov. Teh snovi je veliko tudi v določenih vrstah hrane, zato izogibanje takim živilom uspešno pripomore k boljšemu obvladovanju bolezni.
Putika se v Evropi pojavlja najmanj pri dveh od tisoč odraslih moških, od katerih polovica redno uživa alkoholne pijače. Bolezen je pri moških pogostejša in se običajno začenja med 30. in 50. letom. Ženske praviloma zbolijo šele po menopavzi.
Alfred Vogel
Alfred Vogel, pionir naravnega zdravljenja je že v zgodnjem otroštvu začel spoznavati svet zdravilnih rastlin in njihovega delovanja, v kar so ga uvedli njegovi starši. Njegova življenska pot je bilo zdravljenje z rastlinami in želja pomagati soljudem, za kar se je zavzemal vse do visoke starosti.
Vogelov recept za artritis
Zmešajte skodelico vroče vode z dvema žlicama medu in žličko cimeta v prahu, spijte eno zjutraj in eno zvečer. Če redno pijete, se tudi kronični artritis lahko ozdravi. V študiji, ki so jo naredili v univerzi Kopenhagen, so zdravniki pacientom vsak dan dali pred zajtrkom žličko medu in pol žličke cimeta. V enem tednu je od 200 pacientov 75-im bolečina popolnoma izginila. Po nadaljnjem mesecu so bili praktično vsi pacienti brez bolečin, čeprav nekateri skorajda niso mogli več hoditi.
Vir: A. Vogel
_________________
Lep pozdrav
Marjan |
|
| Nazaj na vrh |
|
 |
tanči
Član
Pridružen/-a: 26.04. 2008, 12:37
Prispevkov: 11
|
 Objavljeno: 24 Avg 2012 10:56 Naslov sporočila: Objavljeno: 24 Avg 2012 10:56 Naslov sporočila: |
 |
|
Pozdravljeni Marjan
Morda potrebujem samo prijazno besedo in mi bo lažje. Moj artritis napreduje....v ponedeljek sem imela hud napad vnetje živca v levem zapestju, dobila sem dozo medrola in vsak dan dva naklofena. Drugače se trenutno zdravim z aravo in metotreksatom pred nedavnim pa z resohinom.. Ne smem več moriti mojih najbližnjh saj vem da jim je hudo ker mi ne morejo pomagati. saj bo, vem da bo, ampak ob takih nečloveških bolečinah prideš do točke.....v sredincu in prstancu imam še mravlince, boli me ne več in roke ne obremenjujem. Z vsem sem seznanjena saj imam čudovito osebno zdravnico, ki mi stoji ob strani. Nekaj je bilo govora o bioloških zdravilih ko sem na PD slučajno prišla do drugega zdravnika moja pa potem tega ni omenjala. Kot vem imajo tudi le ta veliko negativnih posledic. Ne vem. Sem letnik 70, imam dva vnuka, svojo službo, želim živeti in se še naprej razdajati, ampak te bolečine ki sem jih doživela sedaj že drugič....ne vem če mi tretjič jih uspe premagati. Lep dan |
|
| Nazaj na vrh |
|
 |
marjan
Administrator

Pridružen/-a: 01.02. 2007, 13:13
Prispevkov: 4481
Kraj: Slovenija
|
 Objavljeno: 24 Avg 2012 14:15 Naslov sporočila: Objavljeno: 24 Avg 2012 14:15 Naslov sporočila: |
 |
|
| tanči je napisal/a: | Pozdravljeni Marjan
Morda potrebujem samo prijazno besedo in mi bo lažje. Moj artritis napreduje....v ponedeljek sem imela hud napad vnetje živca v levem zapestju, dobila sem dozo medrola in vsak dan dva naklofena. Drugače se trenutno zdravim z aravo in metotreksatom pred nedavnim pa z resohinom.. Ne smem več moriti mojih najbližnjh saj vem da jim je hudo ker mi ne morejo pomagati. saj bo, vem da bo, ampak ob takih nečloveških bolečinah prideš do točke.....v sredincu in prstancu imam še mravlince, boli me ne več in roke ne obremenjujem. Z vsem sem seznanjena saj imam čudovito osebno zdravnico, ki mi stoji ob strani. Nekaj je bilo govora o bioloških zdravilih ko sem na PD slučajno prišla do drugega zdravnika moja pa potem tega ni omenjala. Kot vem imajo tudi le ta veliko negativnih posledic. Ne vem. Sem letnik 70, imam dva vnuka, svojo službo, želim živeti in se še naprej razdajati, ampak te bolečine ki sem jih doživela sedaj že drugič....ne vem če mi tretjič jih uspe premagati. Lep dan |
Spoštovani !
(povzetek)
Pri nas je zdravilo prvega izbora citostatik, za katerega se je izkazalo, da je pri dovolj zgodnjem zdravljenju in v ustreznih odmerkih (višji, kot so bili pred nekaj leti), odstotek bolnikov, ki dosežejo umiritev bolezni skorajda enak, kot če bi jih zdravili z biološkimi zdravili. Če v dvanajstih tednih zdravljenja z najvišjim odmerkom (30 mg) ne dosežejo pomembnega izboljšanja bolezni, ki se kaže kot zmanjšanje števila oteklih in bolečih sklepov ter znižanje laboratorijskih kazalnikov vnetja (sedimentacije rdečih krvničk in C-reaktivnega proteina), zdravljenje s tem zdravilom nima smisla nadaljevati, ampak ga je treba zamenjati.
Biološka zdravila
Pri nas sprejeta stališča glede uporabe bioloških zdravil so v sozvočju s smernicami v EU. Slovenski revmatologi morajo slediti že opisanemu postopku: na začetku morajo predpisati vsaj dve temeljni zdravili zapored, če pa se izkažeta kot neučinkoviti, uvedejo biološko zdravilo. »Revmatologi v nekaterih državah EU z višjim BDP od Slovenije, denimo na Irskem ali v Avstriji, lahko v primeru zelo hudega poteka bolezni, biološko zdravilo uporabijo že na začetku zdravljenja. Pri nas to še ni omogočeno, kar je razumljivo, saj je cena bioloških zdravil visoka.
Zdravljenje z biološkim zdravilom ni možno le, če ima bolnik okužbo, latentno tuberkulozo ali kronično okužbo z virusom hepatitisa B ali C.
- prim.dr. Dušan Logar, dr. med., spec. internist-revmatolog, s Kliničnega oddelka za revmatologijo UKC Ljubljana

Poskusit ni greh, škodit pa tudi ne..!
Vogelov recept za artritis
Zmešajte skodelico vroče vode z dvema žlicama medu in žličko cimeta v prahu, spijte eno zjutraj in eno zvečer. Če redno pijete, se tudi kronični artritis lahko ozdravi. V študiji, ki so jo naredili v univerzi Kopenhagen, so zdravniki pacientom vsak dan dali pred zajtrkom žličko medu in pol žličke cimeta. V enem tednu je od 200 pacientov 75-im bolečina popolnoma izginila. Po nadaljnjem mesecu so bili praktično vsi pacienti brez bolečin, čeprav nekateri skorajda niso mogli več hoditi.
_________________
Lep pozdrav
Marjan |
|
| Nazaj na vrh |
|
 |
tanči
Član
Pridružen/-a: 26.04. 2008, 12:37
Prispevkov: 11
|
 Objavljeno: 25 Avg 2012 06:54 Naslov sporočila: Objavljeno: 25 Avg 2012 06:54 Naslov sporočila: |
 |
|
| Pozdravljeni. Ravno g. dr Logar je svetoval biološka zdravila in moram reči, da je zelo prijazen s tem, da žal nisem njegov pacient. Pri tem je ostalo, jaz pa tudi nisem drezala v to, ker prve informacije o bioloških zdravilih so se mi zdele skoraj čudežne, kasneje pa sem izvedela tudi slabosti. Pri zdravilih resohin ali arava nisem imela stranskih učinkov a kaj, ko očitno tudi pomagajo ne, čeprav brez njih vprašanje kaj bi bilo z mano. Dobila sem čebelarja, ki naredi mešanico medu in cimeta, a nisem bila dovolj vztrajna. Bom zopet začela, nikoli se ne ve. Lep dan, Tanja |
|
| Nazaj na vrh |
|
 |
Mojca9
Član
Pridružen/-a: 31.08. 2012, 10:13
Prispevkov: 10
|
 Objavljeno: 31 Avg 2012 11:06 Naslov sporočila: za Tanjo Objavljeno: 31 Avg 2012 11:06 Naslov sporočila: za Tanjo |
 |
|
poznam te primere, sicer ne na lastni koži. ampak ni dosti lažje, če se s tovrstnimi bolečinami sooča kateri od tvojih bližnjih, v mojem primeru mama. življenje se obrne na glavo, na koncu je živela samo še od tablet...res nismo vedeli kako in kaj naprej. pomagala pa ji je manualna terapija. tega pri nas ni nevemkako veliko, posrfaj pa na www.mo-gy.si, mogoče bo delovalo tudi pri tebi. moja mama je veliko bolje, nič več blokad, niti protibolečinskih tablet ... srečno!

Mojca |
|
| Nazaj na vrh |
|
 |
chocolate7
Pridružen/-a: 21.01. 2014, 08:54
Prispevkov: 1
|
 Objavljeno: 21 Jan 2014 09:13 Naslov sporočila: Re: Artritis Objavljeno: 21 Jan 2014 09:13 Naslov sporočila: Re: Artritis |
 |
|
| marjan je napisal/a: | Artritis
Artritis je vnetje sklepa. Je ena najbolj pogostih bolezni na svetu. Poznamo več vrst artritisa: osteoartritis, revmatoidni artritis in putiko.
Osteoartritis je najbolj pogosta oblika artritisa pri starejših ljudeh. Začne se z obrabljenim hrustancem. Hrustanec je tkivo, ki napolnjuje prostor med kostmi v sklepu. Ko se hrustanec izrablja, se kosti drgnejo med seboj in osteoartritis se poslabša. Osteoartritis se najbolj pogosto pojavi v rokah, vratu, spodnjem, zadnjem delu hrbta ali na najbolj obremenjenih sklepih vašega telesa, kolenih ali bokih.
Simptomi osteoartritisa so togost in manjše bolečine, ki se pojavijo in izginejo s telesno aktivnostjo, kot je hoja ali pa bolečine v sklepih, ki povzročajo sključenost in ne izginejo med spanjem. Osteoartritis lahko povzroča tudi težave pri premikanju sklepov in nekatere nezmožnosti v hrbtu, kolenih ali bokih.
Revmatoidni artritis je avtoimuna bolezen. To pomeni, da telo samo napada obloge sklepov. Bolezen povzroči vnetje sklepov, to pa povzroča bolečine, zatekanje in okorelost, ki lahko traja cele ure. Pogosto se pojavlja istočasno na več sklepih. Ljudje z revmatoidnim artritisom se pogosto ne počutijo dobro, utrujeni so ali jih trese vročica. Bolezen se lahko pojavi v vseh starostnih obdobjih in je bolj pogosta pri ženskah.
Revmatoidni artritis lahko prizadene skoraj vsak sklep v telesu – sklepe v prstih, zapestju, vratu, ramenih, komolcih, bokih, kolenih, gležnjih, nogah in hrbtu. Če imate revmatoidni artritis v sklepu na levem delu telesa, potem ga boste zelo verjetno imeli tudi na nasprotni strani. Revmatoidni artritis ne napada samo sklepov, ampak tudi druge telesne organe, npr. srce, mišice, krvne žile, živčni sistem in oči.
Protin ali putika ali urični artritis je dedna metabolna motnja, ki so jo poznali že pred tisočletji. Kaže se kot odlaganje kristalov mononatrijevega urata v vezivu in sklepnem hrustancu, ledvični kamni, akutni, navadno zelo boleč napad artritisa in pri nezdravljenih bolnikih s progresivnim kroničnim artritisom. Glavni povzročitelj je sečna kislina. Raven sečne kisline v krvi uravnavajo številni geni. Znanih je več encimskih okvar, ki povzročijo zvišanje ravni sečne kisline v krvi zaradi pospešene razgradnje organskih baz ali purinov. Teh snovi je veliko tudi v določenih vrstah hrane, zato izogibanje takim živilom uspešno pripomore k boljšemu obvladovanju bolezni.
Protin se v Evropi pojavlja najmanj pri dveh od tisoč odraslih moških. Polovica obolelih redno uživa alkoholne pijače. Bolezen je pri moških pogostejša in se običajno začenja v srednji življenjski dobi, to je med 30. in 50. letom. Ženske praviloma zbolijo šele po menopavzi. Ni nujno, da vsi, ki imajo zvišano raven sečne kisline v krvi, dobijo protin. Po podatkih je zvišana raven sečne kisline v krvi približno 10-krat pogostejša od pojavnosti protina.
Kateri so faktorji, ki lahko sprožijo artritično stanje?
Dednost
V nekaterih družinah se lahko prenaša nagnjenost k poškodbi hrustanca; pri drugih se spet pojavijo blage poškodbe na samem stičišču sklepa. Te okvare lahko ostanejo skrite, dokler oseba ni v srednjih letih ali starejša.
Prevelika teža
Raziskave so pokazale, da izguba 5 kg teže pri ženskah v srednjih letih lahko prepreči nastanek osteoartritisa v kolenih.
Poškodba
Možnost, da se razvije artritis, se poveča, če ste utrpeli poškodbe v sklepih zaradi nesreč ali zaradi stalne uporabe sklepov pri športu ali delu.
Stres
Čustvena travma in celo fizični ali čustveni stres lahko bistveno vplivajo na razvoj fibromialgije.
Hrana
Razna morska hrana, jetra in pijače, kot sta kava in čaj, lahko pripomorejo k temu, da se pojavi protin. |
Ta spletni priročnik, ki smo jo skupaj pripravljali revmatologi in drugi strokovnjaki, naj bo orožje, ki vam bo služilo v boju proti vašemu revmatizmu, naj vam pomaga k njegovemu boljšemu poznavanju, da boste kljub revmatičnim težavam in boleznim živeli čim bolj normalno, prijetno in srečno. Menimo, da se dobro poučen revmatik lažje sooča z boleznijo, bolje razume, kakšna je njegova vloga pri zdravljenju, ima manj čustvenih težav in kakovostneje živi. Pri nastajanju spletnega priročnika so nam pomagali tudi nekateri revmatiki, ki so s svojimi pogledi, nasveti in pripombami prispevali, da je priročnik pisan na »vašo kožo«. Za to pomoč se vsem lepo zahvaljujem...??
_________________
cisco ccna questions cisco ccna questions
ccna security pass4sure ccna security pass4sure
black leather jacket black leather jacket |
|
| Nazaj na vrh |
|
 |
|
|
Ne, ne moreš dodajati novih tem v tem forumu
Ne, ne moreš odgovarjati na teme v tem forumu
Ne, ne moreš urejati svojih prispevkov v tem forumu
Ne, ne moreš brisati svojih prispevkov v tem forumu
Ne ne moreš glasovati v anketi v tem forumu
|
Powered by phpBB © 2001, 2002 phpBB Group
|